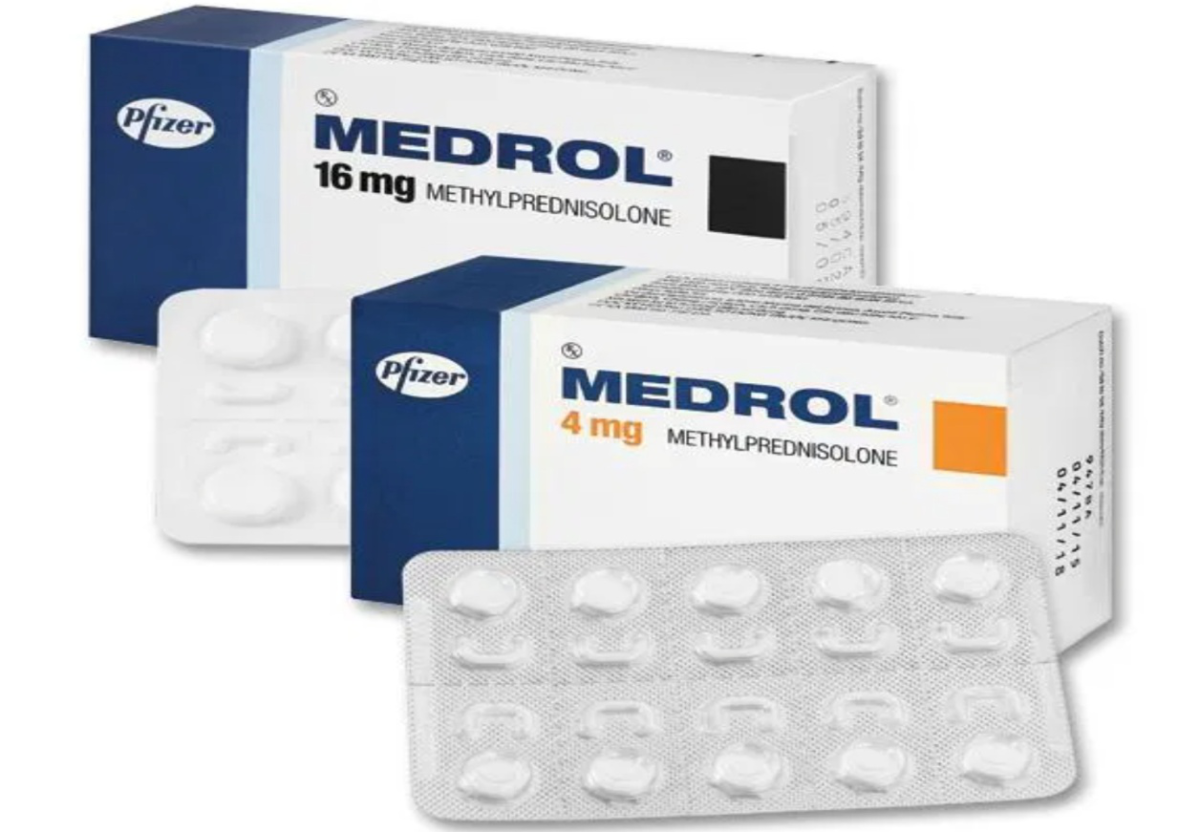
Medrol là một loại thuốc Corticosteroid có tác dụng chống viêm, chống dị ứng, ức chế hệ miễn dịch và điều trị một số bệnh lý. Trong bài viết này, sẽ cung cấp cho bạn những thông tin quan trọng cần nắm về Medrol bài viết dưới đây sẽ giúp bạn hiểu rõ về Medrol. Qua đó, bạn có thể sử dụng thuốc một cách an toàn và hiệu quả. Tuy nhiên, bạn cũng nên tham khảo ý kiến của bác sĩ trước khi dùng thuốc và tuân theo chỉ định của bác sĩ. Bên cạnh đó, để tìm hiểu thêm kiến thức về sức khỏe.
Medrol là một loại thuốc Corticosteroid tổng hợp, có thành phần hoạt chất là methylprednisolone – một loại steroid có tác dụng kháng viêm và ức chế hệ thống miễn dịch
Thành phần:
Hoạt chất: Methylprednisolone
Tá dược khác như lactose, microcrystalline cellulose, sodium starch glycolate, magnesium stearate, colloidal silicon dioxide, povidone, và hypromellose
Tùy theo dạng bào chế, hàm lượng methylprednisolone trong Medrol có thể khác nhau. Cụ thể như sau:
Viên nén: 4 mg, 16 mg, 24 mg, 32 mg, 48 mg.
Thuốc tiêm: 40 mg/ml, 500 mg/2 ml.
Medrol có hai dạng bào chế chính là viên nén và thuốc tiêm. Trong đó:
Viên nén Medrol được dùng bằng đường uống.
Thuốc tiêm Medrol có thể được dùng bằng đường tiêm tĩnh mạch hoặc tiêm bắp.
Tác dụng:
Medrol là một loại thuốc có khả năng ức chế sự viêm sưng, đau nhức, và dị ứng do hệ miễn dịch gây ra.
Medrol được dùng để điều trị nhiều bệnh lý viêm ở các bộ phận khác nhau của cơ thể như khớp, da, mắt, phổi, ruột, máu, nội tiết, và thần kinh. Ví dụ như viêm khớp dạng thấp,vảy nến,lupus ban đỏ, bệnh Addison, viêm loét đải tràng,hoặc viêm màng não.
Ngoài ra, medrol cũng có thể có những công dụng khác mà không được ghi trên nhãn thuốc. Tùy theo tình trạng của từng bệnh nhân, bác sĩ có thể kê đơn sử dụng Medrol cho những mục đích chữa trị khác. Do đó, bạn nên hỏi ý kiến bác sĩ trước khi uống Medrol.
Liều lượng và thời gian sử dụng thuốc sẽ do bác sĩ chỉ định tùy theo tuổi và tình trạng bệnh của người bệnh. Bạn nên uống sau khi ăn để tránh kích ứng dạ dày. Ngoài ra, bạn nên uống toàn bộ viên thuốc với một ly nước đầy.
Ngoài ra, bạn nên tuân theo chỉ dẫn của bác sĩ khi sử dụng Medrol, không tăng giảm liều hoặc kéo dài thời gian sử dụng hơn so với quy định. Bạn nên uống thuốc đều đặn để có hiệu quả điều trị tốt nhất và có thể ngưng thuốc nếu có bất kỳ biến chứng nào mới xuất hiện hoặc không thấy cải thiện sau 7 ngày.
Đặc biệt lưu ý, bạn không nên lạm dụng thuốc trong thời gian dài vì điều này có thể gây ra những tác dụng phụ nguy hiểm.
Chỉ định
Medrol 16mg là một loại thuốc có chứa methylprednisolon được dùng để điều trị nhiều bệnh lý viêm và dị ứng ở các cơ quan và hệ thống khác nhau trong cơ thể. Các chỉ định của Medrol 16mg bao gồm:
Bệnh rối loạn nội tiết: như thiếu hoạt động của vỏ thượng thận, tăng sản thượng thận bẩm sinh, viêm tuyến giáp, tăng calci trong máu.
Bệnh không phải do nội tiết: như viêm khớp, bệnh hệ thống tạo keo, bệnh da, bệnh dị ứng, bệnh mắt, bệnh đường hô hấp, đường tiêu hóa,…
Các chỉ định khác: như lao màng não hoặc bệnh giun xoắn.
Chống chỉ định
Các trường hợp không nên dùng Medrol:
Bệnh nhân tiêm chủng vắc-xin có virus sống hoặc sống yếu khi đang dùng liều corticosteroid cao ảnh hưởng đến hệ miễn dịch.
Bệnh nhân bị nhiễm nấm toàn cơ thể.
Bệnh nhân có dị ứng với methylprednisolon.
Liều dùng:
Liều dùng của Medrol 16mg sẽ do bác sĩ kê đơn tùy theo tuổi và tình trạng bệnh của bệnh nhân. Nếu mới bắt đầu dùng thuốc, có thể dao động từ 4-48 mg/ngày. Sau đó, có thể cần tăng lên ở một số trường hợp nghiêm trọng như:
Bệnh đa xơ cứng (200 mg/ngày)
Phù não (200 – 1000 mg/ngày)
Ghép cơ quan (7 mg/kg/ngày)
Nếu không có hiệu quả điều trị sau một thời gian sử dụng Medrol 16mg, bạn nên ngưng thuốc và chuyển sang phương pháp khác. Nếu muốn ngừng thuốc sau khi sử dụng lâu dài, bạn nên giảm liều từ từ, không nên ngừng đột ngột.
Sau khi có kết quả tốt, bạn nên xác định liều duy trì bằng cách giảm liều khởi đầu dần dần và điều chỉnh khoảng cách thời gian sao cho vẫn duy trì được hiệu quả điều trị.
(Lưu ý: Trên đây là liều dùng tham khảo, cần sự tư vấn của bác sĩ về liều dùng cụ thể cho từng thể trạng và tình trạng bệnh, không tự ý sử dụng hay ngừng thuốc).
Tác dụng phụ:
Việc sử dụng medrol không đúng liều lượng và chỉ định của bác sĩ có thể dẫn đến nhiều tác dụng phụ khác nhau như:
Rối loạn miễn dịch: Dị ứng thuốc như phản ứng quá mẫn, giảm độ nhạy với các xét nghiệm da.
Rối loạn nội tiết: Cushing, suy giáp, ngừng steroid đột ngột.
Rối loạn chuyển hóa và dinh dưỡng: Tích nước, mất cân bằng đường huyết, ăn nhiều, cần insulin nhiều, toan chuyển hóa, trữ natri.
Rối loạn tâm thần: Hành vi bất thường, cảm xúc lo âu, lo lắng, mơ màng, mất ngủ, cáu gắt,…
Rối loạn hệ thần kinh: Hay quên, nhận thức kém, co giật, đau đầu, áp lực nội sọ cao, tích tụ mỡ dưới màng cứng.
Rối loạn mắt: Đục thủy tinh thể, nhãn áp cao, võng mạc trung tâm bị ứ dịch,…
Rối loạn về mạch máu: Huyết áp cao,huyết áp thấp.
Rối loạn tiêu hóa :đầy bụng, đau bụng, tiêu chảy, chảy máu dạ dày, ruột bị thủng, ói mửa,viêm loét dạ dày -tá tràng,…
Rối loạn da và mô dưới da: phù quincke (phù do dị ứng),bầm tím da,phát ban đỏ da, ngứa da (ngứa), teo da, vết rạn da, sẹo lồi,…
Rối loạn cơ xương và mô liên kết: đau khớp, chậm lớn, teo cơ, yếu cơ, xương xơ cứng, loãng xương, gãy xương do bệnh lý.
Một số tác dụng phụ khác: chu kỳ kinh nguyệt không ổn định, mệt mỏi, lành vết thương chậm, rối loạn hô hấp,…
Quá liều:
Trong trường hợp sử dụng Medrol quá liều, cần đến ngay cơ sở y tế gần nhất để được cấp cứu kịp thời. Các bác sĩ sẽ điều trị hỗ trợ và điều trị triệu chứng. Hiện nay, vẫn chưa có thuốc giải độc đặc hiệu cho Medrol.
Cách xử lý khi sử dụng Medrol không tuân thủ chỉ định của bác sĩ, cần:
Liên hệ với bác sĩ ngay lập tức để được xử lý kịp thời.
Không tự ý ngừng sử dụng Medrol đột ngột, vì có thể gây ra suy tuyến thượng thận.
Tuân thủ đúng liều dùng theo chỉ dẫn của bác sĩ.
Lưu ý khi dùng:
Khi dùng Medrol, bạn cần chú ý những điều sau:
Không dùng Medrol cho những người bệnh mẫn cảm với bất kỳ thành phần nào của thuốc.
– Không khuyến khích dùng Medrol cho trẻ em, vì Medrol liều cao có thể ảnh hưởng tới sự phát triển của trẻ em.
– Báo cho bác sĩ biết nếu bạn bị dị ứng với Medrol hoặc bất kỳ loại thuốc nào khác. Medrol có thể có các chất phụ gia không hoạt tính và có thể gây ra phản ứng dị ứng hoặc các vấn đề khác nghiêm trọng.
– Nếu người bệnh dùng Medrol lâu dài mà muốn ngừng thì phải giảm liều dần dần và không được ngừng thuốc đột ngột. Bệnh nhân có thể điều trị xen kẽ, tức là dùng liều corticoid gấp đôi bình thường hàng ngày vào buổi sáng cách ngày.
– Đối với phụ nữ mang thai, có kế hoạch mang thai hoặc cho con bú trước khi dùng thuốc thì cần hỏi ý kiến của bác sĩ. Vì hiện nay chưa có đủ nghiên cứu trên người về những tác hại của thuốc Medrol đối với phụ nữ mang thai.
– Cẩn thận khi dùng Medrol ở những bệnh nhân nhiễm nấm, nhiễm virus herpes ở mắt, viêm loét ruột non, dạ dày hoặc viêm ruột thừa, rối loạn tinh thần hoặc trầm cảm, bệnh gan đặc biệt là xơ gan, loãng xương, huyết áp cao, nhược cơ,đái tháo đường, đa xơ cứng.
– Medrol có thể ảnh hưởng tới tính chính xác của kết quả xét nghiệm. Do đó cần cho bác sĩ biết trước khi làm xét nghiệm đặc biệt là máu và nước tiểu.
– Không dùng Medrol cùng với nước ép bưởi. Trước khi uống thuốc nên ăn hoặc uống sữa để giảm bớt tác dụng phụ ở dạ dày.
– Nếu bạn quên uống một liều thuốc Medrol, hãy uống lại càng sớm càng tốt. Tuy nhiên, nếu thời gian bạn nhớ ra gần với thời gian của liều kế tiếp, hãy bỏ qua liều quên và tiếp tục uống hoặc tiêm thuốc theo lịch trình ban đầu.
– Không được dùng với lượng thuốc lớn hơn so với phác đồ điều trị. Dùng quá liều Medrol hoặc nuốt phải có thể gây ra những triệu chứng nghiêm trọng như da mỏng, thay đổi phân bố mỡ trong cơ thể.
Bệnh viện Lê Văn Thịnh với đội ngũ Y Bác sĩ có trình độ chuyên môn cao, tận tâm và luôn lấy người bệnh là trung tâm cho mọi hoạt động, nếu người bệnh có vấn đề về sức khỏe, hay cần thêm thông tin hãy đến Bệnh viện Lê Văn Thịnh để được tư vấn, thăm khám và điều trị.
Dược sĩ
Lưu Văn Song
(Theo hướng dẫn sử dụng thuốc của Nhà sản Xuất)