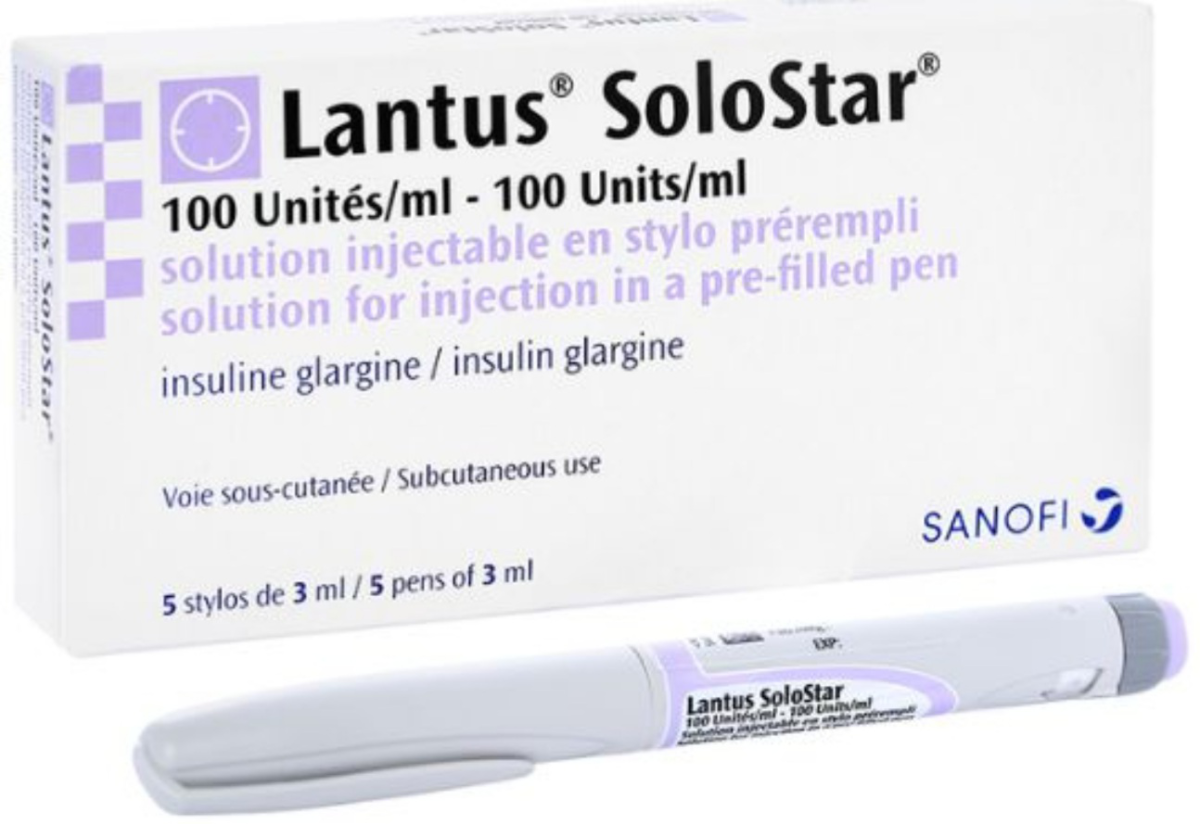
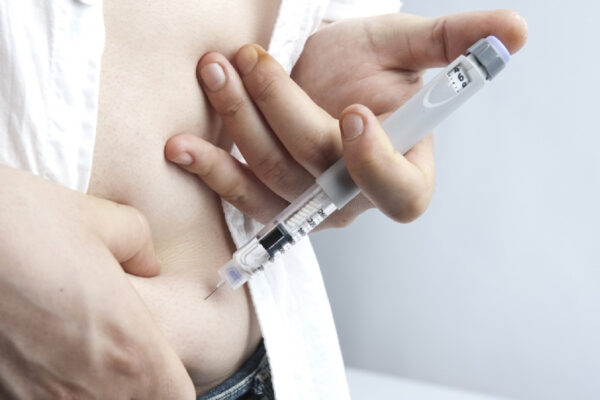
Thuốc tiêm Lantus Solostar: Thuộc nhóm thuốc chống đái tháo đường,Insulin và các chất tương đồng dạng tiêm có tác dụng kéo dài.Thuốc được bào chế dưới dạng dung dịch tiêm trong suốt,không màu.
Thuốc tiêm Lantus Solostar được bào chế dưới dạng dung dịch tiêm.Thuốc được sử dụng để điều trị bệnh tiểu đường ở người trưởng thành,thiếu niên và trẻ em trên 6 tuổi
Thành phần:
Hoạt chất: 1ml dung dịch chứa 100 đơn vị hoạt chất insulin glargin.
Tá dược: chlorid kẽm, m-cresol,glycerol, acid hydrochloric,natri hydroxid,và nước pha tiêm
Chỉ định:
Lantus Solostar được dùng để làm giảm lượng đường cao trong máu ở người lớn, thiếu niên và trẻ em từ 6 tuổi trở lên bị bệnh đái tháo đường khi cần điều trị bằng insulin. Đái tháo đường là bệnh mà cơ thể không sản xuất đủ insulin để kiểm soát nồng độ đường trong máu.
Liều dùng,Cách dùng:
Liều dùng:
Dựa trên lối sống, kết quả xét nghiệm đường huyết và việc sử dụng insulin trước đó của bạn, bác sĩ sẽ:
Xác định mỗi ngày bạn cần bao nhiêu Lantus và dùng vào lúc nào,
Cho bạn biết khi nào cần kiểm tra nồng độ đường huyết và có cần xét nghiệm nước tiểu hay không,
Cho bạn biết khi nào cần tiêm Lantus liều cao hơn hoặc thấp hơn,
Lantus Solostar là một insulin tác dụng dài. Bác sĩ có thể sẽ bảo bạn dùng nó phối hợp với một insulin tác dụng ngắn hoặc thuốc viên chống đái tháo đường.
Nhiều yếu tố có thể ảnh hưởng đến mức đường huyết. Bạn cần biết những yếu tố này để có thể phản ứng thích hợp với những thay đổi nồng độ đường huyết và ngăn chặn nó tăng quá cao hoặc hạ quá thấp. Xin xem thêm thông tin trong phần đóng khung ở cuối tờ hướng dẫn này.
Mỗi ngày bạn cần tiêm một mũi Lantus Solostar vào một giờ nhất định, ở trẻ em, chỉ có nghiên cứu tiêm thuốc vào buổi tối.
Cách dùng:
Lantus Solostar được tiêm dưới da. KHÔNG ĐƯỢC tiêm Lantus Solostar vào tĩnh mạch vì tác dụng của thuốc sẽ bị thay đổi và có thể gây hạ đường huyết.
Thuốc được tiêm dưới da.Bác sĩ sẽ hướng dẫn bệnh nhân tiêm thuốc ở vùng da nào cho thích hợp.Mỗi lần tiêm cần thay đổi vị trí tiêm trên vùng da đã chọn
Lantus Solostar là bút tiêm nạp sẵn chứa insulin glargin dùng hết rồi bỏ.
Nên đọc kỹ “Hướng dẫn sử dụng Lantus Solostar” trong tờ hướng dẫn này. Bút tiêm phải được sử dụng đúng như mô tả trong Hướng dẫn sử dụng.
Phải gắn một kim tiêm mới trước mội lần tiêm. Chỉ sử dụng loại kim tiêm tương thích với Lantus Solostar (xem “Hướng dẫn sử dụng Lantus Solostar “).
Phải làm test an toàn trước mỗi lần tiêm.
Trước khi dùng bút tiêm, cần xem kỹ ngăn chứa thuốc. Nếu thấy có những hạt lợn cợn thì không nên dùng bút tiêm. Chỉ sử dụng Lantus Solostar nếu dung dịch thuốc trong, không màu và giống như nước. Không lắc hoặc trộn chung thuốc trước khi dùng.
Để đề phòng lây truyền bệnh nhiễm khuẩn, mỗi bút tiêm chỉ được sử dụng cho một bệnh nhân.
Phải bảo đảm rằng insulin không bị vấy nhiễm cồn hay thuốc sát khuẩn khác, hoặc những chất khác.
Phải luôn luôn dùng một bút tiêm mới nếu bạn để ý thấy việc kiểm soát đường huyết diễn biến xấu ngoài dự kiến. Nếu nghi rằng có trục trặc khi sử dụng Lantus Solostar, bạn nên hỏi lại bác sĩ.
Không được nạp lại thuốc vào bút tiêm rỗng mà phải hủy bỏ đúng cách.
Không được dùng bút tiêm Lantus Solostar nếu nó bị hư hỏng hoặc hoạt động không đạt yêu cầu, mà phải hủy đi và dùng một bút tiêm mới.
Chống chỉ định:
Không được dùng Lantus Solostar:
Nếu bạn bị dị ứng (tăng mẫn cảm) với insulin glargin hoặc với bất cứ thành phần nào khác của Lantus.
Thận trọng:
Tuân thủ chặt chẽ những hướng dẫn về liều dùng, cách theo dõi (xét nghiệm máu và nước tiểu), chế độ ăn, và hoạt động thể lực (lao động chân tay và tập thể dục), kỹ thuật tiêm, mà bác sĩ đã dặn.
Những nhóm bệnh nhân đặc biệt
Có ít kinh nghiệm về việc sử dụng Lantus Solostar ở trẻ em dưới 6 tuổi và bệnh nhân có chức năng gan và thận không tốt.
Khi ra nước ngoài
Trước khi đi, nên hỏi ý kiến bác sĩ. Bạn cần nói chuyện về:
Khả năng kiếm được loại insulin đang dùng ở nước đến thăm.
Nguồn cung ứng insulin, bơm tiêm, v.v…
Cất giữ insulin đúng cách trong khi đi xa.
Ấn định giờ ăn và giờ tiêm thuốc trong khi đi.
Những ảnh hưởng có thể có của việc thay đổi múi giờ.
Những nguy cơ sức khỏe mới có thể gặp ở nước đến thăm.
Những gì phải làm trong các tình huống khẩn cấp khi thấy không khỏe hoặc bị bệnh.
Đau ốm và chấn thương
Trong những tình huống sau đây, việc điều trị đái tháo đường phải thật cẩn thận:
Khi bị ốm hoặc chấn thương nặng, đường huyết của bạn có thể tăng cao (tăng đường huyết).
Nếu bạn ăn uống không đầy đủ, đường huyết có thể giảm quá thấp (hạ đường huyết). Trong đa số trường hợp, bạn sẽ cần đến bác sĩ. Cần bảo đảm là phải liên hệ sớm với bác sĩ.
Nếu bạn bị đái tháo đường týp 1 (đái tháo đường lệ thuộc Insulin), đừng ngưng dùng insulin và hãy ăn đủ carbohydrat. Luôn luôn phải báo cho người đang chăm sóc hoặc điều trị bạn biết rằng bạn cần insulin.
Tác dụng phụ:
Như tất cả các thuốc khác, Lantus Solostar thể gây ra tác dụng phụ, nhưng không phải ai cũng có.
Hạ đường huyết (mức đường huyết thấp) có thể rất nghiêm trọng
Nếu mức đường huyết giảm quá nhiều, bạn có thể bị mất tri giác. Hạ đường huyết nghiêm trọng có thể gây hư tổn nâo và có thể đe dọa tính mạng. Nếu có triệu chứng đường huyết thấp, hãy hành động để tăng nồng độ đường trong máu ngay lập tức.
Nếu bạn có những triệu chứng sau đây, hãy liên hệ với bác sĩ ngay: phản ứng lan rộng trên da (nổi mẩn và ngứa toàn thân), da và niêm mạc phù nề nặng (phù mạch), khó thở, tụt huyết áp kèm tim đập nhanh và vã mồ hôi. Đây có thể là các triệu chứng của phản ứng dị ứng nặng với insulin và có thể đe dọa tính mạng.
Các tác dụng phụ rất hay gặp (xảy ra ở > 1/10 số bệnh nhân)
Hạ đường huyết
Như tất cả các liệu pháp insulin, tác dụng phụ thường gặp nhất là hạ đường huyết. Hạ đường huyết nghĩa là không có đủ đường trong máu. Xem thêm các thông tin về tác dụng phụ của hạ đường huyết và tăng đường huyết trong phần đóng khung ở cuối tờ hướng dẫn này.
Các tác dụng phụ hay gặp (xảy ra ở > 1/100 nhưng < 1/10 số bệnh nhân)
Loạn dưỡng mỡ:
Nếu tiêm insulin quá thường xuyên ở cùng một vị trí trên da, mô mỡ dưới da ở vùng này có thể bị teo hoặc dày lên (còn gọi là loạn dưỡng mỡ). Dày mô mở xảy ra ở 1 – 2% số bệnh nhân, còn teo mô mỡ ít xảy ra hơn. Insulin tiêm vào vùng này sẽ kém tác dụng. Thay đổi vị trí ở mỗi lần tiêm có thể giúp đề phòng những thay đổi này ở da.
Phản ứng da và dị ứng:
Khoảng 3 – 4% số bệnh nhân có thể có các phản ứng tại chỗ tiêm (ví dụ đỏ, đau nhức chỗ tiêm, ngứa, nổi dát, sưng hoặc viêm). Phản ứng cũng có thể lan rộng chung quanh chỗ tiêm. Phần lớn các phản ứng nhẹ với insulin thường tự khỏi trong vòng vài ngày đến vài tuần.
Các tác dụng phụ hiếm gặp (xảy ra ở > 1/10.000 nhưng < 1/1.000 số bệnh nhân)
Phản ứng dị ứng nặng với insulin
Các triệu chứng kết hợp có thể gồm các phản ứng lan rộng trên da (nổi mẩn và ngứa toàn thân), da và niêm mạc phù nề nặng (phù mạch), khó thở, tụt huyết áp kèm tim đập nhanh và vã mồ hôi. Đây có thể là các triệu chứng của phản ứng dị ứng nặng với insulin và có thể đe dọa tính mạng.
Phản ứng ở mắt:
Một sự thay đổi rõ rệt (cải thiện hoặc diễn biến xấu hơn) trong việc kiểm soát nồng độ đường huyết có thể tạm thời gây rối loạn thị giác. Nếu bạn có bệnh võng mạc tăng sinh (một bệnh mắt có liên quan với đái tháo đường) thì các cơn hạ đường huyết nặng có thể gây mất thị lực tạm thời.
Các tác dụng phụ khác gồm có:
Điều trị insulin có thể làm cho cơ thể sản xuất ra kháng thể kháng-insulin (chất chống lại insulin). Điều này hiếm khi cần phải thay đổi liều lượng insulin.
Trong một số hiếm trường hợp, điều trị insulin cũng có thẻ gây giữ nước tạm thời trong cơ thể, gây phù ở cẳng chân và cổ chân.
Trong một số trường hợp rất hiếm, có thể xảy ra rối loạn vị giác và đau cơ.
Bệnh nhân trẻ em
Nói chung, các tác dụng phụ ở bệnh nhân từ 18 tuổi trở xuống tương tự như tác dụng phụ ở người lớn. Các phản ứng tại chỗ tiêm và phản ứng trên da ở bệnh nhân từ 18 tuổi trở xuống được báo cáo tương đối nhiều hơn so với bệnh nhân người lớn.
Hiện không có số liệu nghiên cứu lâm sàng về độ an toàn ở trẻ em dưới 6 tuổi.
Hãy báo cho bác sĩ hoặc dược sĩ biết nếu bạn nhận thấy có bất kỳ tác dụng phụ nào được nêu trên đây hoặc bất kỳ một tác dụng không mong muốn hoặc ngoài dự kiến khác. Để đề phòng những phản ứng nghiêm trọng, hãy báo ngay cho bác sĩ biết nếu có tác dụng phụ nặng, xảy ra đột ngột, và nhanh chóng trở nặng.
Tương tác thuốc:
Một số thuốc có thể làm thay đổi nồng độ đường trong máu (giảm, tăng hoặc cả hai tùy theo tình huống). Trong mỗi trường hợp, cần điều chỉnh liều lượng insulin để tránh tình trạng đường huyết quá thấp hoặc quá cao. Phải thận trọng không những khi bắt đầu dùng một loại thuốc mà cả khi ngưng dùng thuốc ấy.
Báo cho bác sĩ biết tất cả những thứ thuốc mà bạn đang dùng, kể cả những thuốc mua không cần toa. Trước khi dùng một loại thuốc, nên hỏi bác sĩ xem nó có thể ảnh hưởng đến đường huyết hay không, và nếu có thì phải làm gì.
Những loại thuốc có thể làm giảm đường huyết bao gồm tất cả những thuốc trị đái tháo đường khác, thuốc ức chế men chuyển angiotensin (được dùng để chữa một số bệnh tim hoặc tăng huyết áp), disopyramid, (được dùng để chữa một số bệnh tim), fluoxetin (được dùng để chữa trầm cảm), fibrat (được dùng để hạ thấp nồng độ lipid cao trong máu), thuốc ức chế monoamine oxidase (MAO) (được dùng để chữa trầm cảm), pentoxifyllin, ropoxyphen, salicylat (như aspirin, được dùng để giảm đau và hạ sốt), và các kháng sinh sulfonamid.
Những loại thuốc có thể làm tăng đường huyết bao gồm corticoid (như “cortisone” được dùng để chữa viêm), danazol (thuốc tác động trên sự rụng trứng), diazoxid (được dùng để chữa tăng huyết áp), thuốc lợi tiểu (được dùng để chữa tăng huyết áp hoặc giữ nước quá nhiều), glucagon (hormone tuyến tụy được dùng để chữa hạ đường huyết nặng), isoniazid (được dùng để chữa bệnh lao), các estrogen và progestogen (như thuốc viên tránh thai dùng trong kiểm soát sinh đẻ), các dẫn chất phenothiazin (được dùng để chữa các rối loạn tâm thần), somatropin (hormone tăng trưởng), thuốc cường giao cảm (như epinephrine [adrenalin] hoặc salbutamol, terbutalin được dùng để chữa hen suyễn), các hormon tuyến giáp (được dùng để chữa các rối loạn tuyến giáp), các thuốc chống loạn thần không điển hình (như olanzapin và clozapin), thuốc ức chế protease (được dùng để chữa HIV).
Nồng độ đường huyết có thể tăng hoặc giảm nếu bạn đang dùng thuốc chẹn bêta (được dùng để chữa tăng huyết áp), clonidin (được dùng để chữa tăng huyết áp), muối lithium (được dùng để chữa các rối loạn tâm thần). Pentamidin (được dùng để chữa một số bệnh nhiễm ký sinh trùng) có thể gây hạ đường huyết và đôi khi tiếp theo đó là tăng đường huyết. Thuốc chẹn bêta, cũng như các thuốc liệt giao cảm khác (ví dụ clonidin, guanethidin và reserpin) có thể làm lu mờ hoặc ức chế hoàn toàn các triệu chứng báo động của phản ứng hạ đường huyết.
Nếu không biết chắc là mình có đang sử dụng những thuốc này hay không, bạn hãy hỏi bác sĩ hoặc dược sĩ.
Dùng Lantus Solostar khi ăn uống.
Nồng độ đường trong máu có thể tăng hoặc giảm nếu bạn uống rượu.
Lái xe,vận hành máy móc.
Khả năng tập trung và phản ứng của bạn có thể suy giảm nếu:
Bạn bị hạ đường huyết (nồng độ đường trong máu thấp),
Bạn bị tăng đường huyết (nồng độ đường trong máu cao),
Bạn có vấn đề về thị lực.
Hãy lưu ý đến vấn đề này trong tất cả những tình huống mà bạn có thể gây nguy hiểm cho bản thân hoặc cho người khác (ví dụ lái xe hoặc vận hành máy). Nên hỏi ý kiến bác sĩ về việc lái xe nếu bạn:
Hay có các đợt hạ đường huyết.
Giảm hoặc không có dấu hiệu báo động của hạ đường huyết.
Thông tin quan trọng về một số tá dược của Lantus Solostar
Thuốc này chứa dưới 1 mmol (23mg) natri trong mỗi liều, tức là cơ bản ‘không có natri’
Phụ nữ có thai và cho con bú:
Nên hỏi ý kiến bác sĩ hoặc dược sĩ trước khi dùng bất kỳ thuốc gì.
Báo cho bác sĩ biết nếu bạn dự định mang thai hoặc đang có thai. Liều lượng insulin cần được thay đổi trong khi mang thai và sau khi sinh con. Đặc biệt, việc kiểm soát cẩn thận bệnh đái tháo đường và đề phòng hạ đường huyết là điều quan trọng đối với sức khỏe của em bé.
Nếu cho con bú mẹ, bạn hãy hỏi ý kiến bác sĩ vì có thể cần phải điều chỉnh liều lượng insulin và chế độ ăn.
Quên liều:
Nếu bỏ sót một liều Lantus Solostar hoặc không tiêm đủ liều insulin, mức đường huyết của bạn có thề tăng quá Lantus Solostar cao. Hãy thường xuyên kiểm tra đường huyết. Xem thông tin về điều trị tăng đường huyết trong phần đóng khung ở cuối tờ hướng dẫn này.
Không nên tiêm liều gấp đôi để bù vào liều bị bỏ sót.
Tự ngưng dùng Lantus Solostar :
Việc này có thể dẫn đến tăng đường huyết nặng (nồng độ đường trong máu rất cao) và nhiễm toan-keton (tích tụ acid trong máu vì cơ thể tiêu thụ mỡ thay cho đường). Không nên tự ý ngưng dùng Lantus Solostar mà phải nói cho bác sĩ biết, bác sĩ sẽ cho bạn biết cần phải làm gì. Nếu còn có những thắc mắc khác ve việc sử dụng sản phẩm, xin hỏi bác sĩ hoặc dược sĩ.
Bảo quản:
Để ngoài tầm tay và tầm mắt của trẻ em.
Bút tiêm không sử dụng
Bảo quản trong tủ lạnh (2°C – 8°C). Không được để đông lạnh.
Không đặt SoloStar gần ngăn đá hoặc vỉ đá trong tủ lạnh.
Giữ nguyên bút tiêm trong hộp để tránh ánh sáng.
Bút tiêm đang sử dụng
Bút tiêm nạp sẵn đang sử dụng hoặc được mang theo để dự trữ có thể bảo quản tối đa 4 tuần ở nhiệt độ không quá 30°c, tránh sức nóng và ánh sáng trực tiếp.
Bút tiêm đang sử dụng không nên bảo quản trong tủ lạnh. Đừng dùng bút tiêm sau khoảng thời gian nói trên.
Không được tiêu hủy thuốc qua nước thải hoặc rác thải sinh hoạt. Hãy hỏi dược sĩ về cách tiêu hủy thuốc không còn cần thiết. Những biện pháp này sẽ giúp bảo vệ môi trường.
Quá liều:
Nếu bạn dùng nhiều hơn liều qui định:
Nếu đã tiêm quá nhiều Lantus Solostar,bạn có thể bị hạ đường huyết. Hãy thường xuyên kiểm tra đường huyết. Nói chung, để đề phòng hạ đường huyết, bạn cần ăn nhiều đồ ăn hơn và theo dõi đường huyết. Để biết thông tin về điều trị hạ đường huyết, xem phần đóng khung ở cuối tờ hướng dẫn này.
Dược lực học:
Nhóm dược lý-trị liệu: Thuốc chống đái tháo đường. Insulin và các chất tương đồng dạng tiêm, tác dụng dài.
Mã ATC: A10A E04.
Insulin glargin là chất tương đồng insulin người được thiết kế để có độ hòa tan thấp ở pH trung tính. Thuốc tan hoàn toàn ở pH acid của dung dịch tiêm Lantus (pH 4). Sau khi tiêm vào mô dưới da, dung dịch có tính acid này được trung hòa dẫn đến sự hình thành các vi tủa để từ đó phóng thích liên tục những lượng nhỏ insulin glargin, đem lại một nồng độ thuốc theo thời gian ít dao động, không có đỉnh, có thể tiên đoán được, với thời gian tác động kéo dài.
Sự kết gắn thụ thể insulin: Insulin glargin khá giống với insulin người về mặt động học kết gắn thụ thể Insulin. Do đó, nó có thể được xem là làm trung gian cho cùng một kiểu tác dụng như insulin qua thụ thể insulin.
Hoạt tính chính của insulin, kể cả insulin glargin, là điều hòa sự chuyển hóa glucose. Insulin và các chất tương đồng của nó hạ thấp nồng độ glucose trong máu bằng cách kích thích sự thu nạp glucose ngoại biên, đặc biệt là ở cơ vân và mỡ, và bằng cách ức chế sự sản xuất glucose ở gan. Insulin ức chế sự phân giải mỡ trong tế bào mỡ, ức chế sự phân giải protein và tăng cường tổng hợp protein.
Trong các nghiên cứu dược lý học lâm sàng, insulin glargin và insulin người tiêm tĩnh mạch được chứng minh là có hoạt lực bằng nhau khi dùng cùng một liều lượng. Như tất cả các insulin khác, diễn biến thời gian tác động của insulin glargin có thể bị ảnh hưởng của hoạt động thể lực và các biến số khác.
Trong các nghiên cứu truyền glucose giữ đường huyết ổn định trên các đối tượng khỏe mạnh hoặc trên bệnh nhân đái tháo đường týp 1, khởi phát tác động của insulin glargin tiêm dưới da chậm hơn so với NPH insulin người, diễn biến tác dụng của nó ít dao động và không có đỉnh, và thời gian tác động kéo dài.
Biểu đồ dưới đây trình bày kết quả của một nghiên cứu trên bệnh nhân:
Diễn biến hoạt tính trên bệnh nhân đái tháo đường týp 1
(*) Được xác định là lượng glucose truyền tĩnh mạch để duy trì nồng độ glucose hằng định trong huyết tương (trị số trung bình hàng giờ)
Thời gian tác động kéo dài cùa insulin glargin có liên quan trực tiếp với tốc độ hấp thu chậm của nó và ủng hộ cho việc dùng thuốc mỗi ngày một lần. Khoảng thời gian tác động của insulin và các chất tương đồng insulin như insulin glargin có thể thay đổi đáng kể trên những cá thể khác nhau hoặc trên cùng một cá thể.
Trong một nghiên cứu lâm sàng, các triệu chứng của hạ đường huyết hoặc đáp ứng với hormon điều hòa ngược đều tương tự nhau sau khi tiêm tĩnh mạch insulin glargin và insulin người trên người tình nguyện khỏe mạnh lẫn trên bệnh nhân đái tháo đường týp 1.
Tác dụng của Lantus (mỗi ngày một lần) trên bệnh võng mạc đái tháo đường đã được đánh giá trong một nghiên cứu đối chứng 5 năm công khai tên thuốc với NPH (NPH được tiêm ngày hai lần) trên 1024 bệnh nhân đái tháo đường týp 2 mà sự tiến triển của bệnh võng mạc sang bước 3 hoặc hơn nữa trên thang điểm ETDRS (Early Treatment Diabetic Retinopathy study) được khảo sát bằng phương pháp chụp hình đáy mắt. Không thấy sự khác biệt có ý nghĩa về sư tiến triển của bệnh võng mạc đái tháo đường khi so sánh Lantus với NPH insulin.
Dược dộng học:
Trên các đối tượng khỏe mạnh và bệnh nhân đái tháo đường, nồng độ insulin trong huyết thanh chứng tỏ một sự hấp thu chậm hơn và kéo dài hơn và không thấy đỉnh sau khi tiêm dưới da insulin glargin so với NPH insulin người. Như vậy, nồng độ phù hợp với đặc tính thời gian của hoạt tính dược lực học. Biểu đồ trên đây cho thấy diễn biến hoạt tính của insulin glargin và NPH insulin qua thời gian.
Insulin glargin tiêm mỗi ngày một lần sẽ đạt nồng độ ở trạng thái ổn định trong 2 – 4 ngày sau liều đầu tiên.
Khi tiêm tĩnh mạch, thời gian bán thải của insulin glargin và insulin người tương tự nhau. Trên người, insulin glargin bị phân hủy một phần trong mô dưới da ở đầu tận carboxyl của chuỗi bêta với sự hình thành các chất chuyển hóa có hoạt tính 21A-Gly-insulin và 21A-Gly-des-30B-Thr-insulin.
Insulin glargin không biến đổi và các sản phẩm phân hủy cũng hiện diện trong huyết tương. Trong các nghiên cứu lâm sàng, các phân tích phân nhóm theo tuổi và giới không cho thấy sự khác biệt nào về độ an toàn và hiệu quả trên bệnh nhân được điều trị insulin glargin so với toàn bộ quần thể nghiên cứu.
ĐẶC ĐIỂM
Tác động:
Lantus Solostar là thuốc chống tăng đường huyết chứa insulin glargine. Insulin glargine là loại insulin tương tự như insulin người, được sản xuất bằng kỹ thuật tái tổ hợp DNA. Có độ hòa tan thấp ở pH trung tính. Ở pH = 4, dung dịch thuốc tiêm insulin glargine tan hoàn toàn. Sau khi tiêm dưới da, dung dịch có tính acid được trung hòa, dẫn đến sự hình thành các vi tủa liên tục phóng thích những lượng nhỏ insulin glargine, giúp nồng độ thuốc ổn định, không có đỉnh, có thể đoán trước với thời gian tác động kéo dài. Insulin glargine chỉ chích một lần mỗi ngày, giai đoạn thuốc đạt được ổn định trong vòng 2 – 4 ngày sau liều đầu tiên.
Hoạt tính chính của insulin, kể cả insulin glargine, là điều hòa chuyển hóa glucose. Insulin và những chất tương đồng của nó làm hạ nồng độ glucose trong máu bằng cách kích thích sự thu nạp glucose ở ngoại biên, đặc biệt là ở cơ vân và mỡ, và bằng cách ức chế sự sản xuất glucose ở gan. Insulin ức chế sự ly giải lipid ở tế bào mỡ, ức chế tiêu protein và tăng tổng hợp protein.
Trong các nghiên cứu dược lý học lâm sàng, insulin glargine và insulin người tiêm tĩnh mạch được chứng minh là có hoạt lực tương đương khi dùng liều như nhau. Cũng như mọi insulin khác, thời gian tác động của insulin glargine có thể bị ảnh hưởng bởi hoạt động thể lực và các biến số khác.
Ở người khoẻ mạnh và bệnh nhân đái tháo đường, nồng độ insulin huyết biểu hiện chậm hơn, sự hấp thu kéo dài hơn và không có đỉnh sau khi chích insulin glargine được so với NPH (hoặc insulin bán chậm).
Thời gian tác động của insulin và các chất tương đồng insulin như insulin glargine có thể biến thiên đáng kể giữa những cá thể khác nhau hoặc trên cùng một cá thể.
Đặc điểm dược động học của insulin glargine ít có sự biến thiên trong mỗi cá thể và giữa các cá thể khác nhau so với insulin người tác động chậm.
Không có sự khác biệt có ý nghĩa lâm sàng về nồng độ insulin huyết thanh sau khi tiêm insulin glargine ở bụng, ở cơ delta hay ở đùi.
Bệnh viện Lê Văn Thịnh với đội ngũ Y Bác sĩ có trình độ chuyên môn cao, tận tâm và luôn lấy người bệnh là trung tâm cho mọi hoạt động, nếu người bệnh có vấn đề về sức khỏe, hay cần thêm thông tin hãy đến Bệnh viện Lê Văn Thịnh để được tư vấn, thăm khám và điều trị.
Dược sĩ
Lưu Văn Song
(Theo hướng dẫn sử dụng thuốc của Nhà sản Xuất)