Bệnh lý võng mạc đái tháo đường là một trong những biến chứng thường gặp của bệnh đái tháo đường, có thể gặp ở 10% bệnh nhân mắc bệnh đái tháo đường và lên đến 90% ở những bệnh nhân đái tháo đường trên 30 năm.
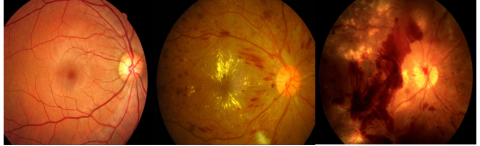
Hậu quả thường gặp nhất của bệnh lý võng mạc đái tháo đường là xuất huyết võng mạc (XHVM). Đây là biến chứng rất nặng nề, có thể gây giảm thị lực thậm chí mù lòa. Tuy nhiên, đa số bệnh nhân đái tháo đường ít quan tâm, không tầm soát khám mắt định kỳ, vì vậy bệnh thường bị bỏ qua hoặc phát hiện khi đã tiến triển nặng.
Xuất huyết võng mạc có thể gây mù lòa
BS. CK2. Huỳnh Thị Bích Liễu, Phó Trưởng Khoa Mắt Bệnh viện Lê Văn Thịnh, TP.Thủ Đức (TP.HCM) cho biết, đa số bệnh nhân tiểu đường ít quan tâm thăm khám mắt, thường có vấn đề về mắt như đau nhức, nhìn mờ… mới đến khám, nên bỏ qua thời gian vàng trong điều trị bệnh lý võng mạc đái tháo đường. Như trường hợp của bệnh nhân Lê Văn T., Tp. Thủ Đức, bệnh nhân mắc bệnh tiểu đường nhiều năm, gần đây mắt có triệu chứng nhìn mờ nhiều mới đi khám. Kết quả cho thấy, mắt ông T. bị XHVM.
Khi bị XHVM, khả năng hồi phục chức năng tiếp nhận ánh sáng rất thấp. Võng mạc là một tổ chức thần kinh và việc điều trị hiện nay cho kết quả hạn chế, nếu bệnh phát hiện giai đoạn trễ, tiên lượng xấu, ảnh hưởng đến thị giác của mắt, có thể gây mù lòa.
Theo BS. Bích Liễu, XHVM là một trong những biến chứng mạch máu của bệnh lý đái tháo đường, xảy ra khi thành mạch máu võng mạc bị tổn thương do mức đường huyết cao kéo dài, gây chảy máu (xuất huyết) và thoát dịch (xuất tiết) ra ngoài võng mạc làm giảm chức năng thị lực của mắt. Tình trạng mờ mắt của bệnh nhân nhiều hay ít phụ thuộc vào số lượng và vị trí xuất huyết.
Có nhiều yếu tố nguy cơ gây bệnh XHVM, nhưng yếu tố nguy cơ quan trọng nhất, chính là thời gian mắc bệnh đái tháo đường, mức độ kiểm soát đường huyết kém. Ngoài ra, còn có yếu tố nguy cơ của bệnh lý tăng huyết áp, bệnh thận nặng, Lipid máu cao, béo phì, hút thuốc lá, phẫu thuật đục thuỷ tinh thể, thiếu máu…

Khám tầm soát mắt để phát hiện bệnh sớm
Các triệu chứng để nhận biết bệnh nhân bị XHVM, bao gồm: mắt nhìn mờ hoặc đột ngột mất thị lực, ruồi bay, thấy mạng nhện hoặc thấy màu đỏ trong tầm nhìn, nhìn thấy sương mù hoặc bóng tối, ánh sáng lóe lên nhanh chóng trong tầm nhìn ngoại vi, tầm nhìn bị bóp méo, giai đoạn muộn bệnh có thể tiến triển thành glôcôm (cườm nước) gây đau nhức mắt – đỏ mắt. Ngoài ra một số bệnh nhân còn cảm giác đau đầu.
Theo BS.CK2. Huỳnh Thị Bích Liễu, hiện nay khoa học tiến bộ, có nhiều trang thiết bị để chẩn đoán XHVM, bao gồm: chụp ảnh đáy mắt: ghi lại diễn tiến và xác định chi tiết độ nặng của bệnh; chụp cắt lớp võng mạc (OCT) – là phương tiện hữu hiệu nhất xác định vị trí và độ nặng của phù võng mạc, đặc biệt trong đánh giá phù hoàng điểm đái tháo đường; chụp mạch huỳnh quang (Fluorescein angiography – FA), để đánh giá vùng võng mạc thiếu máu, xác định tân mạch võng mạc, vi phình mạch hoặc tình trạng thiếu máu hoàng điểm trong phù hoàng điểm đái tháo đường.
Kiểm tra chức năng thị lực của mắt như bệnh nhân có nhìn rõ không, kiểm tra thị trường để phát hiện trong tầm nhìn thấy có dấu hiệu bất thường hay không?
Phòng bệnh là cách tốt nhất bảo vệ mắt
BS. CK2. Huỳnh Thị Bích Liễu lưu ý, dù y học có tiến bộ, nhưng cách tốt nhất để bảo vệ mắt, chính là phòng bệnh. Đối với bệnh nhân bị đái tháo đường nên kiểm soát đường huyết tốt, nên đi khám mắt và tầm soát mắt định kỳ hoặc theo chỉ định của bác sĩ. Không tự ý, mua hoặc sử dùng các loài thảo dược, các loại thuốc quảng cáo trên mạng xã hội, chưa qua kiểm chứng, không rõ nguồn góc, chưa được Bộ y tế cấp phép lưu hành… Ngay cả các loại thực phẩm chức năng bổ mắt, cần có chỉ định của bác sĩ. “Thực phẩm chức năng không phải thực phẩm an toàn, có dị ứng cũng như biến chứng nguy hiểm nếu uống sai liều lượng, hoặc uống thời gian kéo dài…”, BS. Liễu nhấn mạnh.
Khi đã mắc bệnh đái tháo đường, cần được kiểm tra võng mạc ít nhất mỗi năm một lần với bác sĩ chuyên khoa mắt. Khi có vấn đề về thị lực như nhìn mờ, đỏ mắt, cảm thấy đau nhức mắt cần đến bác sĩ chuyên khoa mắt để thăm khám càng sớm càng tốt. Hãy chú ý đến những thay đổi về tầm nhìn. Liên hệ với bác sĩ mắt của bạn ngay lập tức nếu tầm nhìn của bạn đột nhiên thay đổi hoặc trở nên mờ, đốm hoặc mờ.
Đối với người bệnh có tiền sử huyết áp, cần kiểm tra đo huyết áp thường xuyên, và kiểm soát tốt huyết áp. Có chế độ ăn giảm muối, khẩu phần ăn nhiều rau xanh, tập thể dục 30 phút mỗi ngày với các bài tập vừa sức như đi bộ, tập yoga,..
Nếu bạn hút thuốc hoặc sử dụng các loại thuốc lá khác, hãy nhờ bác sĩ giúp bạn bỏ thuốc lá. Hút thuốc làm tăng nguy cơ mắc các biến chứng tiểu đường khác nhau, bao gồm cả bệnh lý võng mạc tiểu đường.
Đối với học sinh và người làm văn phòng, ngồi học hay làm việc cần có tư thế ngồi đúng cách, có đủ ánh sáng, hạn chế sử dụng các thiết bị điện tử như điện thoại, máy tính,… để tránh bị cận thị hoặc hạn chế tình trạng tăng độ cận quá nhanh.
Nguồn Hồng Dung: khoahocphothong.com.vn