Căn cứ Thông tư 28/2016/TT-BYT ngày 30 tháng 6 năm 2016 của Bộ Y tế về hướng dẫn quản lý bệnh nghề nghiệp, Sở Y tế công bố danh sách cơ sở được cấp phép khám, điều trị bệnh nghề nghiệp trên địa bàn Thành phố Hồ Chí Minh tính đến ngày 20/6/2023
danh_sach_co_so_kham_dieu_tri_benh_nghe_nghiep_den_ngay_2062023_20620239Ngọn lửa bùng lên và khí ga trong bình mini phát nổ khiến người phụ nữ ở Đồng Nai bỏng nặng. Chị vội nhảy xuống ao tôm trước khi được chồng đưa đi cấp cứu.
Chia sẻ với VietNamNet, bác sĩ Nguyễn Đức Kiên Bình, Khoa Ngoại chấn thương chỉnh hình, Bệnh viện Lê Văn Thịnh (TP.HCM), cho biết bệnh nhân là một phụ nữ trên 40 tuổi, ngụ tại tỉnh Đồng Nai. Chị được chồng đưa đi cấp cứu vào ngày 11/6 sau khi vụ nổ xảy ra.
Khai thác bệnh sử ghi nhận, khi bệnh nhân chuẩn bị nấu ăn, lúc bật bếp, lửa phụt lên và khí ga phát nổ gây bỏng vùng thân trên của bệnh nhân gồm lưng, vai, ngực, hai tay, cổ.
Ngay lập tức, chị nhảy xuống ao nuôi tôm trước nhà để giảm bớt bỏng rát. Sau đó, chị được chồng đưa chị đến Bệnh viện Lê Văn Thịnh (TP.HCM) mà không kịp sơ cứu tại chỗ.
Thời điểm tiếp nhận, người phụ nữ tỉnh táo, diện tích bỏng khoảng 50% cơ thể, chẩn đoán bỏng độ 2A. Bệnh nhân được chuyển lên Khoa Ngoại chấn thương chỉnh hình tiếp tục điều trị.
“Hiện mới là giai đoạn đầu của bỏng nên vẫn chưa nói trước được tình hình. Bệnh nhân đã được truyền bù dịch cũng như đề phòng nguy cơ nhiễm trùng máu hoặc biến chứng sốc bỏng. Trong vài ngày tới, chúng tôi sẽ đánh giá mức độ tổn thương mô hoại tử đến đâu và có hướng xử lý tiếp theo”, bác sĩ Bình nói.
Ông cũng cho biết trong tình huống cấp bách, nếu xung quanh không có nước sạch, người gặp tai nạn cháy/bỏng có thể tận dụng nguồn nước xung quanh như ao hồ, sông suối để loại bỏ lửa và nhiệt trên cơ thể, tránh tổn thương sâu thêm do bỏng.
Cách đây ít ngày, một em bé 5 tuổi ở Bình Phước bị chấn thương đầu, dập nhu mô não vì khí ga trong bình mini. Tai nạn xảy ra khi trẻ chơi gần đống rác đang đốt ở sau nhà. Nghe tiếng nổ lớn, gia đình chạy ra và phát hiện bé bất tỉnh với vết thương vùng đầu. Trẻ được phẫu thuật khẩn cấp và theo dõi tại Bệnh viện Nhi đồng 2 TP.HCM.
Các bác sĩ nhiều lần cảnh báo việc dùng đi dùng lại bình gas mini hoặc bình gas vỏ cũ kỹ, rỉ sét… rất mất an toàn và dễ cháy nổ.
Nguồn: vietnamnet.vn
Theo lãnh đạo Bảo hiểm xã hội TPHCM, trung bình mỗi quý, bệnh nhân vào Bệnh viện Lê Văn Thịnh sử dụng khoảng 90 tỷ đồng chi phí khám chữa bệnh được bảo hiểm y tế chi trả.
Ngày 16/6, khoa Khám bệnh số 2, trực thuộc Bệnh viện Lê Văn Thịnh, nằm trên cơ sở của Trạm Y Tế phường Thảo Điền (TP Thủ Đức) đã chính thức đi vào hoạt động.
Bác sĩ Trần Văn Khanh, Giám đốc Bệnh viện Lê Văn Thịnh cho biết, trước đây nơi đặt khoa Khám bệnh số 2 là phòng khám vệ tinh, quy mô hoạt động nhỏ, các thuốc và trang thiết bị điều trị cũng bị hạn chế.

Trong khi đó, khoa Khám bệnh ở trụ sở chính của bệnh viện mỗi ngày phải khám 3.200-3.500 bệnh nhân rải đều ở các chuyên khoa, gây nên tình trạng quá tải.
Do đó, đơn vị đã mạnh dạn đề xuất với Sở Y tế TPHCM được thực hiện mô hình khoa Khám bệnh số 2, trước mắt bố trí 6 phòng khám gồm các chuyên khoa Nội, Ngoại, Sản, Nhi, Mắt, Tai Mũi Họng. Ngoài ra còn có phòng xét nghiệm, chẩn đoán hình ảnh và khu vực tiếp nhận cấp cứu, tiêm ngừa…
Theo bác sĩ Khanh, dù khoa Khám bệnh số 2 trực thuộc bệnh viện đa khoa hạng 1 nhưng về phương thức hoạt động tương đương một phòng khám hạng 3. Do đó, danh mục kỹ thuật phụ thuộc vào số lượng y bác sĩ, khả năng điều trị kèm các thuốc tương ứng.

Bệnh viện đã xin Sở Y tế được phép mở rộng thêm danh mục thuốc để phục vụ tốt nhất việc khám chữa bệnh của người dân.
Kể từ được thử nghiệm mô hình trên, trung bình mỗi ngày khoa Khám bệnh số 2 tiếp nhận 60-80 bệnh nhân, chủ yếu là người cao tuổi và người mắc bệnh lý mạn tính. Khi bệnh nhân gặp trường hợp cấp tính, các nhân viên y tế sẽ xử lý ban đầu, sau đó tùy tình trạng sẽ điều xe cấp cứu đưa bệnh nhân đi bệnh viện.
Về quy mô, khoa Khám bệnh số 2 có tổng cộng 22 nhân sự, trong đó có 8 bác sĩ và 14 điều dưỡng, kỹ thuật viên, hầu hết đều là các nhân viên y tế có trình độ chuyên môn cao, giàu kinh nghiệm.
Cũng theo Giám đốc Bệnh viện Lê Văn Thịnh, sắp tới đây đơn vị sẽ triển khai thêm dịch vụ khám bệnh tại nhà, giúp bà con ở khu vực xa được chăm sóc sức khỏe thuận tiện.
Đồng thời, người dân sống tại khu vực phường Thảo Điền hầu hết là người có điều kiện kinh tế, tại đây cũng có nhiều trường học quốc tế, nên có nhiều nhu cầu tiêm ngừa và thụ hưởng dịch vụ y tế chất lượng. Ngoài ra, khoa Khám bệnh số 2 cũng là nơi tiếp nhận đăng ký tham gia bảo hiểm y tế tự nguyện.
Có mặt tại buổi lễ, bà Nguyễn Thị Thu Hằng, Phó Giám đốc Bảo hiểm xã hội TPHCM cho biết, việc khoa Khám bệnh số 2 của Bệnh viện Lê Văn Thịnh đi vào hoạt động sẽ giúp thực hiện tốt hơn việc chăm sóc sức khỏe theo hướng “gần dân”.
Theo đó, người dân mắc bệnh mạn tính, tuổi cao, sức khỏe yếu sẽ có cơ hội tiếp cận y tế chất lượng tốt hơn mà không phải đi lại xa xôi.

Bà Hằng chia sẻ, hiện nay có khoảng 150.000 lượt người dân đăng ký khám chữa bệnh bảo hiểm y tế tại Bệnh viện Lê Văn Thịnh. Thống kê cho thấy, trung bình mỗi một quý Bảo hiểm xã hội chi trả 90 tỷ đồng chi phí khám chữa bệnh tại đây.
Sau khi khoa Khám bệnh số 2 của bệnh viện hoạt động, dự kiến chi phí trên sẽ tăng thêm hàng tỷ đồng mỗi tháng.
Về vấn đề thuốc điều trị, bà Hằng cho biết, khoa Khám bệnh số 2 được dùng danh mục thuốc tương đương cơ sở y tế đa khoa hạng 3. Đây là tuyến khám bệnh ban đầu, nên danh mục thuốc nêu trên là phù hợp, cơ bản đáp ứng đủ nhu cầu của người dân.
Ngoài ra, theo Thông tư 20 của Bộ Y tế liên quan đến danh mục thuốc được thanh toán bảo hiểm y tế, nếu các đơn vị tuyến 3-4 được phê duyệt dịch vụ kỹ thuật như của bệnh viện hạng 1-2 thì vẫn được cấp các thuốc để thực hiện dịch vụ kỹ thuật đó.
Nguồn: dantri.com.vn
BV Lê Văn Thịnh (TP.Thủ Đức, TP.HCM) vừa khai trương Khoa Khám bệnh số 2 trực thuộc BV- được đặt tại Trạm Y tế phường Thảo Điền.
Theo BS.Trần Văn Khanh- Giám đốc BV Lê Văn Thịnh, trước đây nơi đặt Khoa Khám bệnh số 2 là phòng khám vệ tinh với một số điều kiện hoạt động, thuốc và trang thiết bị điều trị hạn chế. Trong khi đó, khu khám bệnh tại trụ sở chính của BV Lê Văn Thịnh mỗi ngày phải khám cho khoảng 3.200-3.500 người dân, khiến BV có dấu hiệu quá tải.

Do đó, BV Lê Văn Thịnh đã đề xuất với Sở Y tế TP.HCM được thực hiện mô hình mới là Khoa Khám bệnh số 2- trước mắt bố trí 6 phòng khám gồm các chuyên khoa: Nội, ngoại, tai mũi họng, sản, nhi, mắt. Bên cạnh đó, còn có phòng xét nghiệm, chẩn đoán hình ảnh và khu vực tiếp nhận cấp cứu, tiêm ngừa… Đặc biệt, do Khoa Khám bệnh số 2 đóng tại phường Thảo Điền là “khu nhà giàu”, hầu hết là người có điều kiện kinh tế rất tốt, nên việc triển khai tiêm ngừa và các dịch vụ y tế chất lượng sẽ đáp ứng được nhu cầu của người dân.
BS.Trần Văn Khanh cũng cho biết, dù Khoa Khám bệnh số 2 trực thuộc BV Lê Văn Thịnh- là BVĐK hạng 1, nhưng về phương thức hoạt động tương đương một phòng khám hạng 3. Các danh mục kỹ thuật phụ thuộc vào số lượng y bác sĩ, khả năng điều trị kèm các thuốc tương ứng, BV đã kiến nghị Sở Y tế TP.HCM mở rộng thêm danh mục thuốc để phục vụ tốt nhất công tác KCB. Hiện Khoa Khám bệnh số 2 có 22 nhân sự, trong đó có 8 bác sĩ và các nhân viên y tế có chuyên môn.

Bà Nguyễn Thị Thu Hằng- Phó Giám đốc BHXH TP.HCM nhận định, việc Khoa Khám bệnh số 2 của BV Lê Văn Thịnh đi vào hoạt động sẽ giúp thực hiện tốt hơn việc chăm sóc sức khỏe nhân dân địa phương. Đáng chú ý, việc đưa các chuyên khoa và nhân lực chuyên môn của BV về trạm y tế phường sẽ góp phần thu hút bệnh nhân, giảm áp lực cho BV tuyến trên. Theo đó, người dân mắc bệnh mạn tính, tuổi cao, sức khỏe yếu sẽ có cơ hội tiếp cận y tế chất lượng tốt hơn mà không phải đi lại xa xôi.
Về vấn đề thuốc điều trị, bà Hằng cho hay, Khoa Khám bệnh số 2 được dùng danh mục thuốc tương đương cơ sở y tế đa khoa hạng 3. Khoa Khám bệnh số 2 là tuyến khám bệnh ban đầu, nên danh mục thuốc cơ bản đáp ứng nhu cầu của người dân. Ngoài ra, theo Thông tư 20 của Bộ Y tế liên quan đến danh mục thuốc được thanh toán BHYT, nếu các đơn vị tuyến 3-4 được phê duyệt dịch vụ kỹ thuật như của BV hạng 1-2 thì vẫn được cấp các thuốc để thực hiện dịch vụ kỹ thuật đó.

Theo các chuyên gia, việc Khoa Khám bệnh số 2 của BV Lê Văn Thịnh đi vào hoạt động là mô hình mới cần được tiếp tục nghiên cứu triển khai. Bởi lẽ, việc này sẽ giúp nâng cao chất lượng KCB, tận dụng cơ sở vật chất, nhân lực của trạm y tế và giúp người dân có điều kiện KCB tại chỗ, đỡ phải mất công đi xa.
Tại Lễ khai trương, đại diện BV Lê Văn Thịnh và BHXH TP.HCM đã ký hợp đồng KCB BHYT đối với Khoa Khám bệnh số 2; đồng thời BV cũng ký kết với BHXH TP.Thủ Đức về việc hợp đồng ủy quyền thu BHXH tự nguyện, BHYT hộ gia đình qua hệ thống tổ chức dịch vụ thu.
Thực hiện: Trà Giang
Nguồn: tapchibaohiemxahoi.gov.vn
Một tai nạn đau lòng vừa xảy ra khi một bé trai hơn 2 tháng tuổi tử vong do sặc sữa. Các bác sĩ cảnh báo phụ huynh cần được trang bị những kỹ năng cần thiết trong quá trình chăm sóc trẻ, để kịp thời xử lý khi có tình huống khẩn cấp xảy ra.
Bác sĩ chuyên khoa 1 Nguyễn Thị Ngọc Trâm – Trưởng khoa Nhi Bệnh viện (BV) Lê Văn Thịnh – vừa cho biết về 1 trường hợp đau lòng được đưa tới BV cấp cứu ngày 2/6. Bệnh nhi tên N.D.M.B., sinh tháng 3/2023, ngụ TP Thủ Đức. Khi gia đình đưa bé tới BV thì đã trong tình trạng ngưng tim, ngưng thở.
Theo người nhà, bé B. đang bú thì bị sặc sữa. Mẹ đã vỗ lưng cho bé, nhưng sau một thời gian thì bé tím lịm đi. Từ nhà đưa bé vào BV cũng mất hơn 30 phút. Tại BV, bé được làm hồi sức, đặt nội khí quản… nhưng vẫn không có nhịp tim trở lại.

Cách đây không lâu, bác sĩ Nguyễn Thị Ngọc Trâm cũng ghi nhận một trường hợp trẻ sơ sinh sặc sữa đưa tới đơn vị mình. Sau khi đặt nội khí quản trợ thở, làm hồi sức tim thì em bé có chuyển biến tốt. Bệnh nhi lập tức được chuyển sang Bệnh viện Nhi Đồng 2 để theo dõi chuyên sâu. Tại Khoa Nhi BV Lê Văn Thịnh mỗi năm tiếp nhận điều trị từ Khoa Cấp cứu của bệnh viện 4-5 trường hợp bị sặc sữa. Theo bác sĩ Diêu Hà Lam – Trưởng khoa Cấp cứu – nguyên nhân chính dẫn tới tử vong do sặc sữa ở trẻ sơ sinh và nhóm trẻ nhỏ dưới 2 tuổi là phụ huynh không biết cách sơ cứu.
Bác sĩ Diêu Hà Lam chia sẻ cách sơ cứu trẻ sơ sinh, trẻ nhỏ sặc sữa, sặc cháo được đúc rút không chỉ từ chuyên môn của một bác sĩ cấp cứu mà còn từ kinh nghiệm của một người cha từng cứu sống 2 đứa con bị sặc sữa.
Bước 1: Ngay khi thấy con bị ho, sặc, người lớn phải ghé miệng ngậm hết cả mũi và miệng của em bé vào và hút thật mạnh ra. Khi cha mẹ ngậm miệng vào mũi và mồm con hút nghe tiếng rẹt là thành công, lúc nhổ ra ngoài thấy có sữa hoặc cháo. Phụ huynh nên nhớ ghé miệng hút ra chứ không phải thổi vào. Lúc này mà thổi vào là khiến thức ăn sặc sâu hơn. Sau khi hút thức ăn ra, trẻ đã thở lại được thì vẫn chưa được chủ quan, bởi không rõ có một phần thức ăn đã đi vào phổi hay chưa. Cần đưa bé tới BV kiểm tra để tránh bị viêm phổi hít.
Bước 2: Khi ghé miệng hút mà vẫn không hiệu quả, phụ huynh tiến hành vỗ lưng cho con. Tư thế đặt bé và cách vỗ phải đúng. Nhiều người đặt bé ngồi, úp mặt vào mình rồi vỗ lưng hoặc ôm bé trên vai và vỗ lưng là sai, như vậy sặc còn nặng hơn. Tư thế đúng là đặt bé nằm sấp trên cánh tay nhưng đầu phải chúi xuống. Vỗ mạnh giữa 2 xương bả vai của bé 5-6 cái. Bé khóc là thành công.
Bước 3: Bé vẫn chưa khóc sau tất cả các bước trên thì ta lại tiếp tục ấn ngực. Đặt bé trên mặt phẳng (cổ phải ngửa ra thì đường thở mới thẳng), ta ấn 2 ngón tay vào phần dưới xương ức 5-6 lần. Nếu trẻ ngưng thở, thì phụ huynh phải ngậm mũi bé thổi (lặp đi lặp lại) cho tới lúc thấy lồng ngực hơi nhô lên rồi khẩn trương đưa đi BV.
Cách phòng tránh sặc sữa ở trẻ nhỏ
Bác sĩ chuyên khoa 2 Nguyễn Thị Từ Anh – Trưởng khoa Sơ sinh Bệnh viện Từ Dũ – cho biết, sặc sữa thường xảy ra sau khi bú, do trào ngược sữa từ dạ dày lên ngã 3 hầu họng (đường thở – đường ăn). Để phòng ngừa sặc sữa, sau khi bú cần vác đứng trẻ, vỗ ợ hơi và vác bé thêm tầm 15 phút hoặc lâu hơn (nếu bé bị trào ngược dạ dày thực quản). Nên cho trẻ bú mẹ là tốt nhất vì bé ít nuốt hơi. Nếu bú bình thì phải để sữa ngập núm vú, tránh bé nuốt phải hơi.
Tuần đầu tiên sau sinh, trẻ còn tập thích nghi với việc phối hợp động tác bú, nuốt và thở nên rất dễ sặc khi bú bình. Dạ dày bé còn nhỏ, bú bình với lượng sữa nhiều hơn thể tích dạ dày cũng khiến trẻ có nguy cơ bị trào ngược. Ngoài ra, khi bú mẹ, bé dễ bị sặc giai đoạn sữa ra nhanh và nhiều. Nếu thấy trẻ nuốt nhanh và ực lớn là sữa đang xuống nhiều. Lúc này, mẹ hãy dùng 2 ngón tay kẹp đầu vú lại hoặc rút vú ra đợi qua “đỉnh sóng” rồi cho trẻ bú tiếp.
Thực hiện: Thanh Huyền
Nguồn: phunuonline.com.vn
1. Chỉ định
Điều trị các bệnh nấm Candida ở miệng – họng, thực quản, âm hộ – âm đạo và các bệnh nhiễm nấm Candida toàn thân nghiêm trọng khác (như nhiễm Candida đường niệu, màng bụng, máu, phổi và nhiễm Candida phát tán).
Điều trị viêm màng não do Cryptococcus neoformans, các bệnh nấm do Blastomyces, Coccidioides immitis và Histoplasma, một số bệnh nấm da (nấm da đầu, thân, đùi, chân…) gây ra bởi Epidermophyton, Microsporum, Trichophyton.
Fluconazol được dành cho người bệnh không dung nạp các thuốc trị nấm thông thường hoặc khi các thuốc này không có tác dụng. Vì fluconazol được người bệnh dung nạp tương đối tốt lại có thể dùng theo đường uống nên thuốc rất thuận lợi cho những người bệnh cần trị nấm lâu dài.
Dự phòng nhiễm nấm Candida cho bệnh nhân ghép tạng (ghép tủy, ghép gan…), bệnh nhân ung thư.
Phòng các bệnh nhiễm nấm trầm trọng (như nhiễm nấm Candida, Cryptococcus, Histoplasma, Coccidioides immitis) ơ người bệnh nhiễm HIV.
2. Chống chỉ định
Quá mẫn với fluconazol hoặc với bất kỳ một tá dược nào trong thành phần của thuốc.
Rối loạn chuyển hóa porphyrin cấp.
3. Liều lượng và cách dùng
3.1 Cách dùng:
Thuốc được dùng theo đường uống hoặc truyền tĩnh mạch. Do hấp thu nhanh và gần như hoàn toàn ở đường tiêu hóa nên liều uống thuốc hàng ngày cũng bằng liều truyền tĩnh mạch. Nói chung chỉ truyền tĩnh mạch fluconazol cho người bệnh không dung nạp hoặc không thể dùng thuốc bằng đường uống.
Chỉ truyền tĩnh mạch fluconazol một lần/ngày, với tốc độ truyền không quá 200 mg/giờ.
Thời điểm uống fluconazol không liên quan đến bữa ăn.
Liều dùng và thời gian điều trị tùy thuộc vào dạng và mức độ bệnh, loại nấm gây bệnh, chức năng thận và đáp ứng của người bệnh với thuốc. Điều trị phải liên tục cho đến khi biểu hiện lâm sàng và xét nghiệm chứng tỏ bệnh đã khỏi hẳn; điều trị không đủ thời gian có thể làm cho bệnh tái phát. Điều trị duy trì thường cần thiết để phòng ngừa bệnh tái phát ở người bệnh AIDS và viêm màng não do Cryptococcus, hoặc bệnh nấm Candida miệng – hầu tái phát.
3.2. Liều dùng:
3.2.1 Liều cho người lớn:
- Nấm Candida:
– Miệng – hầu: Uống 50 mg, 1 lần/ngày trong 7 đến 14 ngày hoặc dùng liều cao:
– Ngày đầu 200 mg, uống 1 lần; những ngày sau: 100 mg/ngày, uống 1 lần, trong thời gian ít nhất 2 tuần.
– Thực quản: Giống như liều ở trên, trong ít nhất 3 tuần và thêm ít nhất 2 tuần nữa sau khi hết triệu chứng.
– Nấm toàn thân: Ngày đầu: 400 mg, uống 1 lần. Những ngày sau: 200 mg/lần/ngày, trong thời gian ít nhất 4 tuần và ít nhất 2 tuần nữa sau khi hết triệu chứng.
– Một số người bệnh bị nấm Candida đường niệu và màng bụng có thể dùng liều 50 – 200 mg/ngày.
– Âm hộ – âm đạo: Uống một liều duy nhất 150 mg.
- Nấm da
Uống 50mg, 1 lần/ngày, kéo dài đến 6 tuần
- Viêm màng não do Cryptococcus:
– Ngày đầu: 400 mg, uống 1 lần. Những ngày sau: 200 – 400 mg/lần/ngày. Điều trị ít nhất 10 – 12 tuần sau khi cấy dịch não tủy cho kết quả âm tính.
- Dự phòng nhiễm nấm:
– Để phòng ngừa nấm Candida ở bệnh nhân ghép tủy hoặc bệnh nhân ung thư, liều fluconazol khuyên dùng là 400 mg/lần/ngày. Với người bệnh được tiên đoán sẽ giảm bạch cầu hạt trầm trọng (lượng bạch cầu trung tính ít hơn 500/mm3), phải bắt đầu uống fluconazol dự phòng vài ngày trước khi giảm bạch cầu trung tính và tiếp tục uống 7 ngày nữa sau khi lượng bạch cầu trung tính đã vượt quá 1000/mm3.
– Để dự phòng nhiễm nấm trên bệnh nhân có tổn thương hệ miễn dịch, liều fluconazol là 50 – 400 mg/ngày đường uống hoặc truyền tĩnh mạch.
3.2.2 Liều cho trẻ em:
- Trẻ sơ sinh:
– 2 tuần đầu sau khi sinh: 3 – 6 mg/kg/lần; cách 72 giờ/lần.
– 2 – 4 tuần sau khi sinh: 3 – 6 mg/kg/lần; cách 48 giờ/lần.
- Trẻ em:
– Dự phòng: 3 mg/kg/ngày trong nhiễm nấm bề mặt và 6 – 12 mg/kg/ngày trong nhiễm nấm toàn thân.
– Điều trị: 6 mg/kg/ngày. Trong các trường hợp bệnh dai dẳng có thể cần tới 12 mg/kg/24 giờ, chia làm 2 lần. Không được dùng quá 600 mg mỗi ngày.
3.2.3 Liều cho người suy thận:
Người lớn suy chức năng thận phải điều chỉnh liều như sau:
– Độ thanh thải creatinin (ml/phút): >50 tỷ lệ % liều khuyên dùng 100.
– Độ thanh thải creatinin (ml/phút): <50 và không kèm thẩm tách máu tỷ lệ % liều khuyên dùng 50.
– Độ thanh thải creatinin (ml/phút): Người bệnh thẩm tách máu tỷ lệ % liều khuyên dùng 100 sau mỗi lần thẩm tách.
Nên cho dùng fluconazol sau khi tiến hành thẩm phân máu xong vì mỗi lần thẩm phân kéo dài 3 giờ sẽ làm giảm nồng độ thuốc trong huyết tương khoảng 50%.
Không cần điều chỉnh liều trong liệu pháp dùng một liều duy nhất để trị bệnh nấm âm hộ – âm đạo.
4. Thận trọng
Thận trọng khi sử dụng thuốc cho bệnh nhân bị suy chức năng thận hoặc gan.
Nên dừng điều trị fluconazol nếu bệnh nhân có các dấu hiệu và triệu chứng cho thấy bệnh gan tiến triển. Nếu có bất thường về xét nghiệm chức năng gan xảy ra trong khi dùng fluconazol, cần theo dõi tình trạng tổn thương gan nặng lên trên bệnh nhân.
Dùng fluconazol có thể gây ra phát triển quá mức các chủng Candida không nhạy cảm (ngoài C. albicans), bao gồm C.krusei, bệnh nhân cần dùng thuốc chống nấm khác thay thế.
Vì đã gặp kéo dài khoảng QT và xoắn đỉnh trên bệnh nhân dùng fluconazol, cần thận trọng trên bệnh nhân tiềm ẩn tình trạng tiền loạn nhịp.
5. Sử dụng cho phụ nữ có thai và cho con bú
Đến nay còn chưa có các nghiên cứu đầy đủ và có kiểm soát chặt chẽ về việc dùng fluconazol cho người mang thai. Nhưng cũng đã có thông báo về dị dạng bẩm sinh tại nhiều bộ phận ở trẻ có mẹ dùng fluconazol liều cao (400 – 800 mg mỗi ngày) để điều trị nấm do Coccidioides immitis trong 3 tháng đầu thai kỳ. Liên quan giữa dùng fluconazol và các tác dụng này còn chưa rõ. Do đó chỉ nên dùng fluconazol cho người mang thai khi ích lợi điều trị lớn hơn nguy cơ có thể xảy ra cho thai nhi.
Fluconazol tiết vào sữa ở nồng độ tương tự như trong huyết tương, do đó người đang cho con bú không nên dùng thuốc này.
Bệnh viện Lê Văn Thịnh với đội ngũ Y Bác sĩ có trình độ chuyên môn cao, tận tâm và luôn lấy người bệnh làm trung tâm cho mọi hoạt động, nếu người bệnh có vấn đề về sức khỏe, hay cần biết thêm thông tin hãy đến Bệnh viện Lê Văn Thịnh để được tư vấn, thăm khám và điều trị.
Dược sĩ
Huỳnh Thị Thanh Thủy
(Nguồn: Theo hướng dẫn sử dụng và Dược thư Quốc gia Việt Nam )
Biệt dược : Xalvobin
Hoạt chất chính : Capecitabine
Hàm lượng : 500mg
Nhóm thuốc : thuốc chống ung thư, tiền chất của fluorouracil
1/ Dược lí
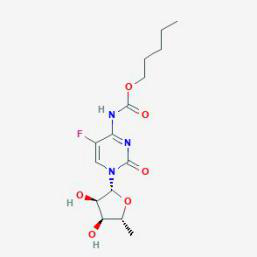
Capecitabine là dẫn xuất fluoropyrimidine carbamate được điều chế để dùng đường uống, là thuốc độc tế bào được hoạt hóa bởi khối u và chọn lọc trên khối u
Capecitabine không phải là chất độc tế bào trên in vitro. Tuy nhiên trên in- vitro thuốc được biến đổi liên tiếp thành chất gốc độc tế bào là 5-fluorouracil (5-FU), chất này sẽ được chuyển hóa tiếp
Sự hình thành 5-FU tại khối u nhờ xúc tác 1 cách tối ưu của yếu tố tạo mạch liên quan tới khối u là thymidine phosphorylase (dThdPase), nhờ đó làm giảm tối đa mức độ của mô lành với 5-FU trong cơ thể
Sự biến đổi sinh học tuần tự của men từ Capecitabine thành 5-FU dẫn tới nồng độ của 5-FU cao hơn trong mô khối u. Sau khi cho bệnh nhân bị ung thư đại trực tràng (N=8) uống Capecitabine, tỉ số nồng độ của 5-FU ở khối u đại trực tràng so với các mô gần kề là 3,2 (dao động từ 0,9-8,0). Tỉ số nồng độ ở khối u so với huyết tương là 21,4 (dao động từ 3,9-59,9) trong khi tỉ số ở các mô khỏe mạnh so với huyết tương là 8,9 (dao động từ 3,0-25,8). Hoạt tính của thymidine phosphorylase cao hơn gấp 4 lần ở khối u đại trực tràng so với mô bình thường bên cạnh
Một vài khối u ở người như ung thư vú, dạ dày, đại trực tràng, cổ tử cung và buồng trứng có nồng độ thymidine phosphorylase cao hơn (có khả năng chuyển 5’-DFUR (5’-deoxy-5-fluorouridine) thành 5-FU so với các mô bình thường tương ứng
Các tế bào bình thường và các tế bào khối u chuyển hóa 5-FU thành 5-fluoro-2-deoxyuridine monophosphate (FdUMP) và 5-fluorouridine triphosphate (FUTP). Những chất chuyển hóa này sẽ làm tổn thương tế bào bằng 2 cơ chế : đầu tiên FdUMP và đồng yếu tố folate N5-10 – methylenetetrahydrofolate gắn với thymidylate synthase (TS) tạo nên 1 phức hợp gồm 3 yếu tố đồng háo trị. Sự gắn kết này ức chế sự hình thành thymidylate từ uracil. Thymidylate là 1 tiền chất cần thiết của thymidine triphosphate, một chất cần thiết cho sự tổng hợp DNA, vì vậy sự thiếu hụt hợp chất này có thể ức chế sự phân chia tế bào. Thứ hai, các men sao chép nhân có thể kết hợp một cách nhầm lẫn FUTP thay vì uridine triphosphate (UTP) trong quá trình tổng hợp RNA. Lỗi chuyển hóa này có thể ảnh hưởng tới sự tổng hợp RNA và protein.
2/ Dược động học
Hấp thu :
Sau khi uống, Capecitabine được được hấp thu nhanh chóng và rộng khắp, sau đó được chuyển hóa mạnh thành chất chuyển hóa 5’-deoxy-5-fluorocytidine (5’-DFCR) và 5’DFUR. Dùng cùng với thức ăn làm giảm tỷ lệ hấp thu Capecitabine, nhưng chỉ ảnh hưởng rất ít tới diện tích dưới đường cong (AUC) của 5’DFUR và chuyển hóa tiếp theo của nó là 5-FU. Với liều 1250mg/m2 vào ngày thứ 14 sau ăn, nồng độ đỉnh huyết tương (Cmax tính bằng µg/ml) cho Capecitabine, 5’-DFCR, 5’-DFUR, 5-FU và FBAL tương ứng là 4.47, 3.05, 12.1, 0.95, và 5.46. Thời gian để đạt tới nồng độ đỉnh huyết tương (Tmax tính bằng giờ) tương ứng là 1.50, 2.00, 2.00, 2.00 và 3.34. Giá trị AUC0-∞ tính bằng µg.h/ml tương ứng là 7.75, 7.24, 24.6, 2.03 và 36.3
Phân bố :
Gắn kết với Protein
Các nghiên cứu huyết tương trên in -vitro đã chứng minh rằng tỉ lệ gắn kết protein của Capecitabine, 5’-DFCR, 5’-DFUR và 5-FU lần lượt là 54%, 10%, 62% và 10%, chủ yếu gắn với albumin
Chuyển hóa :
Capecitabine được chuyển hóa đầu tiên bởi men carboxylesterase ở gan thành 5’-DFCR, chất này sau đó được chuyển thành 5’-DFUR bởi cytidine deaminase, là men tập trung chủ yếu ở gan và mô khối u.
Sự hình thành 5-FU xảy ra chủ yếu tại vị trí khối u bởi yếu tố tạo mạch có liên quan đến khối u là dThdPase, do đó làm giảm tối đa mức độ của mô lành với 5-FU trong cơ thể
AUC huyết tương của 5-FU thấp hơn 6 đến 22 lần nồng độ sau khi truyền tĩnh mạch nhanh 5-FU (liều 600mg/m2). Các chất chuyển hóa của Capecitabine chỉ trở nên có độc tính khi sau khi chuyển thành 5-FU và các chất đồng hóa của 5-FU (xem phần cơ chế hoạt động)
- FU được chuyển hóa tiếp thành các chất chuyển hóa không có hoạt tính dihydro-5-fluoruracil (FUH2), 5-fluoro-ureidopropionic acid (FUPA) và α-fluoro-β-alanine (FBAL) thông qua dihydro-pyrimidine dehydrogenase (DPD), chất này mang tính chuyển hóa chậm
Thải trừ :
Thời gian bán thải (t1/2 tính bằng giờ) của Capecitabine, 5’-DFCR, 5’-DFUR, 5-FU và FBAL tương ứng là 0.85, 1.11, 0.66, 0.76 và 3.23. Dược động học của Capecitabine được đánh giá trên khoảng liều là 502-3514 mg/m2/ngày. Các thông số của Capecitabine, 5’-DFCR và 5’-DFUR được đo vào ngày đầu tiên và ngày 14 là như nhau. AUC của 5-FU là 30%-35% cao hơn vào ngày 14, nhưng không tăng lên sau đó (ngày 22). Tại liều điều trị, dược động học của Capecitabine và các chất chuyển hóa của nó tỉ lệ với liều, trừ 5-FU.
Sau khi uống, các chất chuyển hóa của Capecitabine được tìm thấy chủ yếu trong nước tiểu. 95,5% liều Capecitabine được dùng tìm thấy trong nước tiểu. Bài tiết trong phân rất ít (2,6%). Chất chất chuyển hóa chính có trong nước tiểu là FBAL, chiếm 57% liều dùng. Khoảng 3% liều dùng được đào thải trong nước tiểu dưới dạng thuốc không chuyển đổi
3/ Chỉ định
Thuốc được sử dụng đơn lẻ hoặc kết hợp với các phương pháp điều trị ung thư. Thuốc làm chậm hoặc ngăn chặn sự tăng trưởng của tế bào ung thư và giảm kích thước khối u.
Ung thư vú:
Capecitabine được phối hợp điều trị với docetaxel trong điều trị bệnh nhân ung thư vú tiến triển tại chỗ hoặc di căn sau khi điều trị thất bại với hóa trị.
Ung thư đại trực tràng
Capecitabine được chỉ định điều trị hỗ trợ cho những bệnh nhân ung thư đại tràng sau phẫu thuật, ung thư đại trực tràng di căn.
Ung thư dạ dày
Capecitabine phối hợp với hợp chất platin được chỉ định điều trị bước một cho những bệnh nhân.
Thuốc chứa Capecitabine là dẫn chất fluoropyrimidine carbamate có tác dụng gây độc chọn lọc với các tế bào khối u.
Capecitabine không phải là chất độc tế bào trên in vitro. Tuy nhiên, trên in vivo, thuốc được biến đổi liên tiếp thành chất gốc độc tế bào là 5-fluorouracil (5-FU), chất này sẽ được chuyển hoá tiếp. Sự hình thành 5-FU tại khối u nhờ xúc tác một cách tối ưu của yếu tố tạo mạch liên quan tới khối u là thymidine phosphorylase (dThdPase), nhờ đó làm giảm tối đa mức độ của mô lành với 5-FU trong cơ thể.
Những chất chuyển hóa của thuốc này sẽ làm tổn thương tế bào bằng hai cơ chế. Đầu tiên, FdUMP và đồng yếu tố folate N5-10-methylenetetrahydrofolate gắn với thymidylate synthase (TS) tạo nên một phức hợp gồm ba yếu tố đồng hoá trị. Sự gắn kết này sẽ ức chế sự hình thành thymidylate từ uracil. Thymidylate là một tiền chất cần thiết của thymidine triphosphate, một chất cần thiết cho sự tổng hợp DNA, vì vậy sự thiếu hụt hợp chất này có thể ức chế sự phân chia tế bào. Thứ hai, các men sao chép nhân có thể kết hợp một cách nhầm lẫn FUTP thay vì uridine triphosphate (UTP) trong quá trình tổng hợp RNA. Lỗi chuyển hóa này có thể ảnh hưởng tới sự tổng hợp RNA và protein.
4/Chống chỉ định
Bị dị ứng với capecitabine hoặc fluorouracil (Adrucil), hoặc nếu có:
bệnh thận nặng; hoặc rối loạn trao đổi chất được gọi là thiếu DPD (dihydropyrimidine dehydrogenase).
Để đảm bảothuốc là an toàn, cho bác sĩ biết nếu có bất kỳ các vấn đề: bệnh thận; chảy máu hoặc rối loạn đông máu như bệnh ưa chảy máu;
bệnh gan; có tiền sử bệnh động mạch vành; hoặc là dùng thuốc làm loãng máu (warfarin, Coumadin, Jantoven).
Không sử dụng Capecitabine nếu đang mang thai. Nó có thể gây hại cho thai nhi.
5/Liều lượng-Cách dùng
Điều trị đơn lẻ
Ung thư đại trực tràng, ung thư vú: 1250mg/ m2, 2 lần/ ngày x 14 ngày. Sau đó 7 ngày nghỉ thuốc
Điều trị phối hợp
Ung thư vú: vú khởi đầu 1250 mg/m2, 2 lần/ngày x 2 tuần, phối hợp docetaxel, sau đó lá 1 tuần nghỉ.
Ung thư dạ dày, đại trực tràng: 800-1000 mg/m2/lần x 2 lần/ngày x 2 tuần, sau đó 7 ngày nghỉ thuốc hoặc 625 mg/m2/lần x 2 lần/ngày khi điều trị liên tục.
Cách dùng của thuốc
Nên dùng cùng với thức ăn: Uống với nước trong vòng 30 phút sau ăn.
6/Tương tác thuốc
Capecitabine gây tương tác nghiêm trọng với một số thuốc sau :
Thuốc chống đông máu Coumarin
Những tác dụng phụ này xảy ra trong vài ngày và kéo dài tới vài tháng sau khi điều trị Capecitabine và, trong một số ít trường hợp, trong một tháng sau khi ngừng Capecitabine. Trong một nghiên cứu tương tác lâm sàng, sau khi dùng warfarin liều đơn 20mg, việc điều trị Capecitabine làm tăng AUC của S-warfarin khoảng 57% và giá trị INR tăng 91%. Những bệnh nhân dùng các thuốc chống đông dẫn xuất của coumarin cùng với Capecitabine nên được theo dõi cẩn thận về những thay đổi các thông số đông máu của họ (PT hoặc INR) và phải điều chỉnh liều thuốc chống đông cho phù hợp.
Cơ chất của Cytochrome P-450 và 2C9
Không có các nghiên cứu tương tác thuốc với thuốc chính thức được tiến hành với capecitabine và các thuốc khác được biết là chuyển hóa bởi isoenzyme cytochrome P450 2C9. Nên theo dõi cẩn thận khi Capecitabine dùng cùng với những thuốc này
Phenytoin
Nồng độ huyết tương của phenytoin tăng được ghi nhận trong khi dùng Capecitabine cùng với phenytoin. Những bệnh nhân dùng phenytoin cùng với Capecitabine nên được theo dõi cẩn thận vì nồng độ huyết tương của phenytoin tăng.
Bevacizumab
Không có tác động có ý nghĩa lâm sàng của bevacizumab lên các thông số dược động học của capecitabine hoặc các chất chuyển hóa của nó.
Thuốc kháng acid
Tác động của hydroxide nhôm và thuốc kháng acid có chứa magnesium hydroxide lên dược động học của capecitabine đã được nghiên cứu trên những bệnh nhân ung thư. Nồng độ huyết tương của capecitabine và một chất chuyển hóa (5’DFCR) tăng ít; không thấy tác động lên ba chất chuyển hóa chính (5’DFUR, 5-FU và FBAL).
Sorivudine và các thuốc tương tự
Tương tác thuốc-thuốc có ý nghĩa lâm sàng giữa sorivudine và 5-FU, do sorivudine ức chế dihydropyrimidine dehydrogenase, đã được mô tả trong y văn. Tương tác này, dẫn tới tăng độc tính của dihydropyrimidine dehydrogenase, có thể nguy hiểm đến tính mạng. Vì vậy, không nên dùng Capecitabine với sorivudine hoặc các thuốc tương tự có liên quan về mặt hóa học, như brivudine (xem phần Chống chỉ định). Cần đợi ít nhất 4 tuần sau khi kết thúc điều trị với sorivudine hoặc các thuốc tương tự cao liên quan về mặt hoá học như brivudine truớc khi bắt đầu trị liệu với Capecitabine.
Oxaliplatin
Không có khác biệt có ý nghĩa lâm sàng khi tiếp xúc với capecitabine hoặc các chất chuyển hóa, platinum tự do hoặc platinum toàn phần xuất hiện khi capecitabine và oxaliplatin được dùng trong điều trị kết hợp, có hoặc không có bevacizumab.
Leucovorin (folinic acid)
Tác động của leucovorin lên dược động học của capecitabine đã được nghiên cứu trên những bệnh nhân ung thư. Leucovorin không tác động lên dược động học của capecitabine và các chất chuyển hóa của nó. Tuy nhiên, leucovorin có tác động lên dược lực học của Capecitabine và leucovorin có thể làm tăng độc tính của Capecitabine.
Tương tác thuốc – thức ăn
Trong tất cả các thử nghiệm lâm sàng, bệnh nhân được hướng dẫn uống Capecitabine trong vòng 30 phút sau khi ăn. Vì dữ liệu hiện nay về tính an toàn và hiệu quả dựa trên việc dùng cùng với thức ăn, nên sử dụng Capecitabine cùng với thức ăn.
7/Tác dụng phụ
Buồn nôn, nôn, ăn mất ngon, táo bón, mệt mỏi, yếu đuối, nhức đầu, chóng mặt, khó ngủ, hoặc thay đổi vị giác có thể xảy ra. Buồn nôn và nôn có thể nặng. Trong một số trường hợp, bác sĩ có thể kê toa thuốc để ngăn ngừa hoặc giảm buồn nôn và nôn. Ăn một số bữa ăn nhỏ, không ăn trước khi điều trị, hoặc hạn chế hoạt động có thể giúp làm giảm một số các hiệu ứng này. Nếu bất kỳ phản ứng nào xảy ra hoặc trầm trọng hơn, hãy nói với bác sĩ hoặc dược sĩ của bạn một cách nhanh chóng.
Tiêu chảy là một tác dụng phụ phổ biến của thuốc này. Uống nhiều chất lỏng trừ khi có chỉ dẫn khác. Bác sĩ cũng có thể kê toa thuốc (như loperamide) để giúp giảm tiêu chảy. Nôn mửa hoặc tiêu chảy không ngừng có thể dẫn đến mất nước cơ thể nghiêm trọng (mất nước). Hãy liên hệ ngay với bác sĩ nếu bạn thấy bất kỳ triệu chứng mất nước nào, ví dụ như tiểu tiện giảm, miệng khô khan / khát, hoặc chóng mặt / chóng mặt.
Rụng tóc tạm thời có thể xảy ra. Tăng trưởng tóc bình thường sẽ trở lại sau khi điều trị đã kết thúc. Ngoài ra, thay đổi móng tay tạm thời có thể xảy ra.
Những người sử dụng thuốc này có thể có tác dụng phụ nghiêm trọng. Tuy nhiên, bác sĩ của bạn đã kê toa thuốc này vì họ đã đánh giá rằng lợi ích của bạn cao hơn nguy cơ gây ra các tác dụng phụ. Theo dõi cẩn thận bởi bác sĩ của bạn có thể làm giảm nguy cơ của bạn.
Ngừng dùng capecitabine và nói với bác sĩ ngay nếu có bất kỳ phản ứng phụ nghiêm trọng nào xảy ra: buồn nôn / nôn trầm trọng (nôn mửa 2 lần / ngày, không ăn được hoặc giữ thức ăn / chất lỏng trong dạ dày), đỏ da / sưng / đau trong miệng hoặc trên lưỡi của bạn.
Đối với nam giới và phụ nữ trong độ tuổi sinh đẻ, thuốc này có thể ảnh hưởng đến khả năng có con của bạn. Hãy hỏi bác sĩ của bạn để biết thêm chi tiết.
Thuốc này có thể làm giảm khả năng chống lại bệnh nhiễm trùng. Điều này có thể làm cho bạn có nhiều khả năng bị nhiễm trùng nghiêm trọng (hiếm khi gây tử vong) hoặc làm cho bất kỳ nhiễm trùng nào xấu hơn. Nói với bác sĩ của bạn ngay nếu bạn có bất kỳ dấu hiệu nhiễm trùng (như đau họng mà không biến mất, sốt, ớn lạnh, ho).
Nói với bác sĩ của bạn ngay nếu bạn có bất kỳ phản ứng phụ nghiêm trọng, bao gồm: vết bầm / chảy máu dễ dàng, thay đổi tâm thần / tâm trạng (như trầm cảm), sưng mắt cá / chân, thay đổi thị lực, dấu hiệu của các vấn đề về thận (như thay đổi lượng nước tiểu), mắt vàng / da, nước tiểu đậm.
Phản ứng dị ứng rất nghiêm trọng với thuốc này rất hiếm. Tuy nhiên, hãy nhờ bác sĩ giúp đỡ ngay nếu thấy có triệu chứng phản ứng dị ứng nghiêm trọng như: phát ban / vỉ niệu / lột da, ngứa / sưng (đặc biệt là mặt / lưỡi / cổ họng), chóng mặt nghiêm trọng, khó thở.
Đây không phải là danh sách đầy đủ các tác dụng phụ có thể xảy ra. Nếu bạn nhận thấy các phản ứng phụ khác không được liệt kê ở trên, hãy liên hệ với bác sĩ hoặc dược sĩ của bạn.
8/Chú ý khi sử dụng
Thuốc có thể gây rất nhiều tác dụng phụ, chỉ được sử dụng khi có chỉ định của bác sĩ. Đặc biệt lưu ý với những người: dị ứng với thành phần của thuốc, trẻ em, người già, phụ nữ có thai, người mắc bệnh gan – thận. Bệnh nhân cần được giám sát chặt chẽ trong quá trình sử dụng thuốc.
Bệnh viện Lê Văn Thịnh với đội ngũ Y Bác sĩ có trình độ chuyên môn cao, tận tâm và luôn lấy Người bệnh làm trung tâm cho mọi hoạt động, nếu Người bệnh có vấn đề về sức khỏe, hay cần biết thêm thông tin hãy đến Bệnh viện Lê Văn Thịnh để được tư vấn, thăm khám và điều trị
Dược sĩ
Đinh Khắc Thành Đô
(Nguồn : Drugbank.vn, Tờ hướng dẫn sử dụng của nhà sản xuất)
Tên chung quốc tế: Lamivudine.
Mã ATC: J05A F05.
Loại thuốc: Thuốc kháng retrovirus.
Dạng thuốc và hàm lượng
Lamivudin, uống: Dung dịch 10 mg/ml. Viên bao phim 150 mg.
Lamivudin kết hợp, uống: Viên bao phim chứa 150 mg lamivudin và 300 mg zidovudin.
Dược lý
Dược lực học
Lamivudin là 1 thuốc tổng hợp kháng retrovirus, thuộc nhóm dideoxynucleosid ức chế enzym phiên mã ngược của virus. Ðể có tác dụng lamivudin phải được enzym tế bào phosphoryl hóa và biến đổi thành một chất chuyển hóa có hoạt tính, chất chuyển hóa 5 – triphosphat. Chất chuyển hóa này có cấu trúc tương tự deoxycytidin triphosphat là cơ chất tự nhiên cho enzym phiên mã ngược. Thuốc có hoạt tính cạnh tranh với deoxycytidin triphosphat tự nhiên để hợp nhất vào DNA của virus bởi enzym phiên mã ngược, gây kết thúc sớm tổng hợp DNA của virus. Lamivudin có độc tính rất thấp đối với tế bào.
Lamivudin có hoạt tính kìm virus HIV typ 1 và 2 (HIV – 1, HIV – 2), và cũng có tác dụng ức chế virus viêm gan B ở người bệnh mạn tính. Tuy được dung nạp tốt, nhưng không được dùng lamivudin đơn độc, vì dễ sinh kháng thuốc. Sự kháng này do đột biến về enzym phiên mã ngược, làm giảm tính nhạy cảm hơn 100 lần và làm mất tác dụng kháng virus trên người bệnh. Liệu pháp phối hợp lamivudin và zidovudin ở người bệnh chưa được điều trị trước đây, làm giảm khoảng 10 lần mật độ virus trong huyết tương, tác dụng kéo dài hơn 1 năm, mặc dù có sự đột biến của enzym phiên mã ngược.
Cách dùng thuốc kháng retrovirus: Trong liệu pháp kháng retrovirus, thuốc chọn lọc là những thuốc tương tự nucleosid. Hiện nay chưa biết rõ lúc nào là thời điểm tốt nhất để bắt đầu điều trị với thuốc kháng retrovirus. Liệu pháp kháng retrovirus cũng làm tăng thời gian sống sót ở người bệnh có số lượng tế bào CD4 dưới 500 trong 1 mm3. Liệu pháp này cũng có thể dùng cho những người bệnh có mật độ HIV trên 30.000/ml huyết tương, không phụ thuộc vào số lượng tế bào CD4, vì mật độ HIV là một yếu tố tiên lượng sự tiến triển của bệnh. Mật độ virus cao hơn dẫn đến giảm tế bào CD4 nhanh hơn. Mục tiêu điều trị là đạt mật độ HIV ở mức không thể phát hiện được. Liệu pháp chuẩn hiện nay gồm 2 thuốc tương tự nucleosid kháng retrovirus, cùng với một thuốc ức chế protease. Sự tuân thủ điều trị có tính quyết định cho hiệu lực duy trì của thuốc.
Người bệnh điều trị không có kết quả (tăng gấp 3 lần mật độ virus, hoặc giảm số lượng tế bào CD4, hoặc tiến triển thành bệnh AIDS) phải chuyển sang dùng một kết hợp thuốc kháng retrovirus khác. Phải lựa chọn kết hợp thuốc mới sao cho nguy cơ kháng chéo với những thuốc đã dùng là tối thiểu. Khi liệu pháp cũ không có tác dụng cần cho thêm thuốc mới, nguyên tắc là cho thêm không chỉ một thuốc, mà kết hợp 2 thuốc mới.
Xem xét nguy cơ của tương tác thuốc khi điều trị với các thuốc kháng retrovirus.
Dược động học
Sau khi uống, lamivudin hấp thu nhanh với sinh khả dụng khoảng 80%. Sau khi tiêm tĩnh mạch, thể tích phân bố là 1,3 ± 0,4 lít/kg. Tỷ lệ gắn với protein huyết tương thấp (< 36%). 5 – 6% thuốc được chuyển hóa thành chất trans – sulfoxyd. Nửa đời thải trừ trong huyết tương trung bình là 2,5 giờ và khoảng 70% của liều được thải trừ không thay đổi trong nước tiểu. Nửa đời của lamivudin triphosphat trong tế bào kéo dài, trung bình trên 10 giờ trong tế bào lympho ở máu ngoại biên. Ðộ thanh thải toàn bộ là 0,37 ± 0,05 lít/giờ/kg.
Chỉ định của Lamivudin
Nhiễm virus HIV phải dùng kết hợp với ít nhất một thuốc dideoxynucleosid ức chế enzym phiên mã ngược khác, thường kết hợp với zidovudin hoặc stavudin.
Chống chỉ định Lamivudin
Quá mẫn với bất cứ thành phần nào của thuốc.
Bệnh thận nặng.
Thận trọng khi dùng Lamivudin
ở trẻ em có tiền sử viêm tụy hoặc có yếu tố nguy cơ phát triển viêm tụy, khi dùng kết hợp lamivudin và zidovudin phải theo dõi chặt chẽ. Khi có những dấu hiệu lâm sàng, hoặc kết quả xét nghiệm khác thường nghi là viêm tụy, cần phải ngừng thuốc ngay. Chỉ dẫn cho người thân hoặc người trông nom trẻ em nhiễm HIV về những dấu hiệu và triệu chứng của viêm tụy. ở người bị suy chức năng thận, trẻ dưới 12 tuổi và thiếu niên cân nặng dưới 50 kg, không dùng chế phẩm kết hợp cố định chứa lamivudin và zidovudin, vì không thể hiệu chỉnh riêng từng thuốc.
Báo cho người bệnh biết là lamivudin không chữa khỏi nhiễm HIV, họ vẫn tiếp tục mang bệnh do nhiễm HIV, kể cả nhiễm khuẩn cơ hội. Người bệnh vẫn phải được theo dõi và chăm sóc liên tục. Chỉ dẫn cho người bệnh biết là lamivudin không làm giảm nguy cơ lây truyền HIV, và họ phải dùng bao cao su để bảo vệ bạn tình.
Thời kỳ mang thai
Có thể dùng lamivudin cho người mang thai, đặc biệt khi có cơ may bảo vệ khỏi lây nhiễm sang thai nhi. Trường hợp dùng lamivudin kết hợp uống (viên lamivudin và zidovudin), tránh dùng cho người mang thai.
Thời kỳ cho con bú
Mặc dù không biết lamivudin có bài tiết trong sữa người hay không, có khả năng xảy ra những tác dụng không mong muốn do lamivudin ở trẻ nhỏ bú sữa. Cũng có nguy cơ cao lây nhiễm HIV do bú sữa. Chỉ dẫn cho người mẹ bị nhiễm HIV không nên cho con bú.
Tác dụng không mong muốn (ADR)
Thường gặp, ADR > 1/100
Thần kinh trung ương: Nhức đầu, mất ngủ, khó chịu, mệt mỏi, đau, chóng mặt, trầm cảm, sốt, rét run.
Tiêu hóa: Buồn nôn, nôn, ỉa chảy, chán ăn, đau bụng, khó tiêu, tăng amylase.
Thần kinh – cơ và xương: Bệnh dây thần kinh ngoại biên, dị cảm, đau cơ, đau khớp.
Hô hấp: Dấu hiệu và triệu chứng ở mũi, ho.
Da: Ban.
Huyết học: Giảm bạch cầu trung tính, thiếu máu.
Gan: Tăng AST, ALT.
Ít gặp, 1/1000 < ADR < 1/100
Tiêu hóa: Viêm tụy.
Huyết học: Giảm tiểu cầu.
Gan: Tăng bilirubin huyết.
Hướng dẫn cách xử trí ADR
Phải ngừng lamivudin ngay nếu có những dấu hiệu lâm sàng, triệu chứng, hoặc kết quả xét nghiệm cho thấy có thể xảy ra viêm tụy.
Liều lượng và cách dùng Lamivudin
Bao giờ cũng phải dùng lamivudin kết hợp với ít nhất một thuốc kháng retrovirus, thường kết hợp với zidovudin hoặc stavudin.
Cách dùng: Lamivudin và chế phẩm kết hợp cố định chứa lamivudin và zidovudin được dùng uống, không cần lưu ý đến các bữa ăn, Với người bệnh điều trị bằng thuốc kháng retrovirus, phải đánh giá liên tục độc tính và tiến triển của bệnh, và thực hiện những thay đổi trong cách dùng thuốc khi có chỉ định.Thời gian có hiệu quả của một kết hợp thuốc kháng retrovirus có thể bị hạn chế, và cần phải xác định, định kỳ đều đặn, mức RNA của HIV – 1 và số lượng tế bào TCD4+, để xác định nguy cơ tiến triển của bệnh và để quyết định thay đổi chế độ dùng thuốc kháng retrovirus nếu cần. Duy trì liều lượng tối ưu có tính quyết định để tránh hoạt tính kháng retrovirus dưới mức tối ưu.
Liều lượng: Liều lượng thuốc kháng retrovirus dựa trên thể trọng và tuổi của người bệnh.
Người lớn và thiếu niên 16 tuổi trở lên: 150 mg lamivudin và 300 mg zidovudin cách 12 giờ một lần cho người cân nặng 50 kg trở lên, 2 mg lamivudin/kg thể trọng và 4 mg zidovudin/kg thể trọng, cách 12 giờ một lần cho người cân nặng dưới 50 kg.
Thiếu niên 12 đến 16 tuổi: 150 mg lamivudin và 300 mg zidovudin cách 12 giờ một lần cho người cân nặng 50 kg trở lên; không có tư liệu đầy đủ để chỉ dẫn liều dùng cho thiếu niên dưới 50 kg thể trọng.
Trẻ em từ 3 tháng đến 12 tuổi: 4 mg lamivudin/kg, cách 12 giờ một lần, tối đa tới liều 300 mg lamivudin mỗi ngày.
Liều lượng cho người suy giảm chức năng thận: Phải giảm liều ở người bệnh 16 tuổi trở lên có độ thanh thải creatinin giảm. Ảnh hưởng của suy thận trên thải trừ lamivudin ở trẻ em và thiếu niên dưới 16 tuổi chưa được biết rõ, nên hiện nay không có chỉ dẫn về liều cho người bệnh ở nhóm tuổi này có độ thanh thải creatinin giảm.
Tương tác thuốc
Nồng độ zidovudin trong huyết tương tăng lên đáng kể (khoảng 39%) khi dùng kết hợp với lamivudin.
Trimethoprim/sulfamethoxazol làm tăng sinh khả dụng của lamivudin (44%) thể hiện qua trị số đo diện tích dưới đường cong nồng độ – thời gian (AUC), và làm giảm độ thanh thải qua thận (30%).
Mặc dù AUC không bị ảnh hưởng nhiều, sự hấp thu lamivudin bị chậm lại và nồng độ đỉnh huyết tương thấp hơn 40% khi cho người bệnh uống thuốc lúc no so với khi uống thuốc lúc đói.
Ðộ ổn định và bảo quản
Bảo quản viên nén lamivudin ở 2 – 30oC trong lọ đậy kín, và dung dịch lamivudin uống ở 2 – 25oC trong lọ đậy kín. Viên lamivudin kết hợp uống (lamivudin, zidovudin), tránh ẩm và tránh ánh sáng.
Quá liều và xử trí
Có rất ít thông tin về quá liều, mặc dù khi quá liều, không thấy có dấu hiệu lâm sàng hoặc triệu chứng, mặt khác xét nghiệm máu vẫn bình thường. Không có thuốc giải độc. Không biết rõ lamivudin có bị loại trừ bằng thẩm tách màng bụng hoặc thẩm tách máu hay không.
Bệnh viện Lê Văn Thịnh với đội ngũ Y Bác sĩ có trình độ chuyên môn cao,tận tâm và luôn lấy người bệnh là trung tâm cho mọi hoạt động,nếu người bệnh có vấn đề về sức khỏe,hay cần thêm thông tin hãy đến Bệnh viện Lê Văn Thịnh để được tư vấn,thăm khám và điều trị.
Dược sĩ
Trần Thị Diễm Trang
(Theo Dược thư Quốc gia Việt Nam 2015)