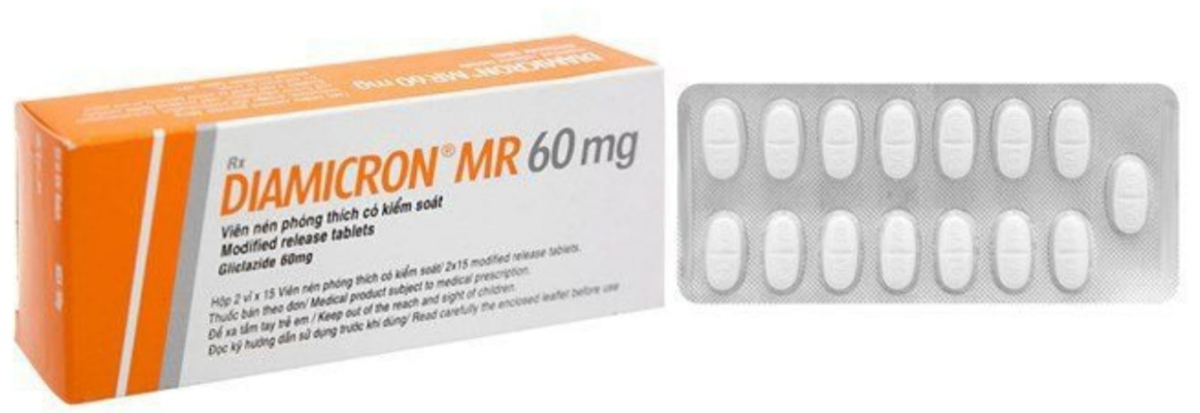
Thành Phần: Mỗi viên Diamicron MR 60mg chứa
Hoạt chất của thuốc là gliclazide. Một viên nén chứa 60mg gliclazide dưới dạng bào chế phóng thích duy trì.
Tá dược: lactose monohydrate, maltodextrin, hypromellose, magnesi stearate, keo silica khan.
Công Dụng
Diamicron MR 60mg là thuốc làm giảm mức đường huyết (thuốc điều trị đái tháo đường dạng uống thuộc nhóm sulfonylurea). Diamicron MR 60mg được dùng điều trị đái tháo đường týp 2 ở người lớn, khi chỉ riêng chế độ ăn kiêng, luyện tập và giảm cân không đủ để giữ đường huyết ở mức thích hợp.
Liều Dùng:
Luôn luôn phải dùng Diamicron MR 60mg đúng như bác sỹ đã chỉ định.
Nếu bạn không chắc là đã dùng đúng, hãy hỏi lại bác sỹ.
Bác sỹ sẽ xác định liều dùng cho bạn dựa theo mức đường huyết và có thể theo mức đường niệu.
Có thể phải thay đổi liều dùng của Diamicron MR 60mg nếu thấy có những thay đổi các yếu tố bên ngoài (như giảm cân, thay đổi lối sống, stress) hoặc có cải thiện trong kiểm soát đường huyết. Liều thường dùng là nửa viên đến hai viên nén (liều tối đa 120mg) trong một lần uống duy nhất vào bữa ăn điểm tâm. Liều dùng phụ thuộc vào đáp ứng điều trị.
Nếu cần kếp hợp Diamicron MR 60mg với metformin, một thuốc ức chế alpha glucosidase, thiazolidinedione, một ức chế dipeptidyl peptidase-4, GLP-1 receptor agonist hoặc với insulin, bác sĩ sẽ xác định liều thích hợp của mỗi thuốc cho bạn.
Hãy báo cáo với bác sỹ hoặc dược sĩ nếu bạn cảm thấy mức đường huyết vẫn cao mặc dù đã dùng đúng liều kê đơn của bác sĩ.
Cách Dùng Và Đường Dùng: Viên Uống
Nuốt nửa viên nén hoặc cả viên nguyên vẹn. Không nhai hoặc làm vỡ viên thuốc. Viên thuốc có thể bẻ thành 2 nửa bằng nhau.
Uống viên nén với một cốc nước vào thời gian bữa ăn điểm tâm (tốt nhất là vào đúng một thời điểm trong ngày).
Bao giờ bạn cũng phải ăn một bữa ăn sau khi uống thuốc.
Nếu bạn quên uống Diamicron MR 60mg
Điều quan trọng là bạn phải uống thuốc này hàng ngày, vì việc điều trị đều đặn có tác dụng tốt hơn.
Tuy vậy, nếu bạn quên uống một liều Diamicron MR 60mg , hãy dùng liều tiếp theo vào thời gian thường lệ. Không dùng liều gấp đôi để bù vào liều đã quên.
Nếu bạn ngừng dùng Diamicron MR 60mg
Vì việc điều trị đái tháo đường thường kéo dài suốt đời cho nên bạn phải thảo luận với bác sỹ trước khi ngừng thuốc này. Việc ngừng thuốc có thể gây tăng đường huyết dẫn tới việc gia tăng những nguy cơ phát triển các biến chứng của bệnh đái tháo đường. Nếu bạn có thắc mắc nào khác khi sử dụng thuốc này, hãy hỏi bác sỹ hoặc dược sĩ.
Chống Chỉ Định:
Không dùng Diamicron MR 60mg, viên nén dạng bào chế phóng thích duy trì:
Nếu bạn bị dị ứng (quá mẫn cảm) với gliclazid hoặc với bất cứ thành phần nào của Diamicron MR 60mg .hoặc với các thuốc khác cùng nhóm (sulfonylurea) hoặc các thuốc có liên quan khác (các sulfonamide hạ đường huyết).
Nếu bạn mắc bệnh đái tháo đường phụ thuộc insulin (týp 1).
Nếu bạn có các thể ceton và đường trong nước tiểu (nghĩa là bạn bị đái tháo đường nhiễm toan ceton), trạng thái tiền hôn mê hoặc hôn mê đái tháo đường;
Nếu bạn có bệnh thận hoặc gan nặng.
Nếu bạn đang dùng thuốc để điều trị bệnh nấm (miconazole; xem mục “Dùng các thuốc khác”).
Nếu bạn đang cho con bú (xem mục “Thời kỳ mang thai và cho con bú”).
Thận Trọng:
Bạn phải tuân theo kế hoạch điều trị của bác sĩ để đạt mức đường huyết thích hợp. Như vậy, ngoài việc dùng thuốc đều đặn, bạn phải tuân thủ chế độ ăn, tập thể dục và giảm cân nếu cần thiết.
Trong khi điều trị với gliclazide, phải theo dõi đều đặn đường huyết (có thể đường niệu) và cả hemoglobin glycat hóa (HbA1C).
Trong những tuần đầu điều trị, nguy cơ giảm đường huyết có thể tăng lên. Cần phải theo dõi bệnh nhân chặt chẽ.
Sự giảm đường huyết có thể xảy ra trong những trường hợp sau đây:
Nếu khoảng cách giữa các bữa ăn không đều hoặc bỏ bữa ăn.
Nếu bạn ăn kiêng.
Nếu bạn bị suy dinh dưỡng.
Nếu bạn thay đổi chế độ ăn.
Nếu bạn tăng tập thể dục mà lượng carbonhydrat nạp vào không tương xứng.
Nếu bạn uống rượu, đặc biệt khi kèm với bỏ bữa ăn.
Nếu bạn uống gliclazide cùng với các thuốc khác hoặc các thuốc từ thiên nhiên.
Nếu bạn uống liều gliclazide quá cao.
Nếu bạn có các rối loạn dặc biệt do hormone (rối loạn chức năng tuyến giáp, tuyến yên hoặc vỏ thượng thận).
Nếu suy giảm nghiêm trọng chức năng thận hoặc chức năng gan; Nếu bị giảm đường huyết, bạn có thể có các triệu chứng sau đây: nhức đầu, đói cồn cào, buồn nôn, nôn, mệt lử, rối loạn giấc ngủ, bồn chồn, gây gổ, kém tập trung, giảm tỉnh táo, giảm khả năng phản ứng, trầm cảm, lú lẫn, rối loạn lời nói, rối loạn thị giác, run, rối loạn cảm giác, chóng mặt và cảm giác vô vọng.
Các dấu hiệu và triệu chứng sau đây cũng có thể xảy ra: đổ mô hôi, da ẩm, lo âu, tim đập nhanh hoặc không đều, tăng huyết áp, đau mạnh, đột ngột ở ngực và có thể lan tỏa ra các vùng xung quanh (đau thắt ngực).
Nếu mức đường huyết tiếp tục giảm, bạn có thể bị lú lẫn nặng (mê sảng), co giật, mất tự chủ, thở nông và tim đập chậm, bạn có thể bị mất ý thức.
Trong phần lớn các trường hợp, các triệu chứng của hạ đường huyết sẽ qua rất nhanh khi bạn ăn một dạng đường nào đó, như viên nén glucose, đường viên, nước ép hoa quả ngọt, nước trà pha đường v.v… Do đó, bao giờ bạn cũng phải mang theo đường (viên nén glucose, đường viên). Hãy nhớ là các chất làm ngọt nhân tạo không hiệu quả. Hãy gặp bác sĩ hoặc tới bệnh viện gần nhất nếu ăn đường không có hiệu quả hoặc nếu các triệu chứng tái phát.
Các triệu chứng hạ đường huyết có thể không gặp, triệu chứng không thật rõ ràng hoặc xuất hiện rất chậm, hoặc bạn không nhận biết chính xác lúc hạ đường huyết. Điều này có thể xảy ra khi bạn là một bệnh nhân cao tuổi và đang dùng một vài thuốc khác (như các thuốc tác dụng trên hệ thần kinh trung ương và chẹn bêta).
Nếu bạn đang trong trạng thái stress (gặp tai nạn, phẫu thuật, sốt. v.v…), bác sĩ có thể tạm thời chuyển sang dùng insulin cho bạn. Các triệu chứng của tăng đường huyết có thể xảy ra khi gliclazide không giảm đủ mức đường huyết, khi bạn không tuân theo phác đồ điều trị của bác sỹ hoặc trong các tình trạng tress đặc biệt. Các triệu chứng có thể xuất hiện bao gồm: khát, tăng tiểu tiện, khô miệng, da khô ngứa, nhiễm khuẩn da và giảm hoạt động.
Nếu các triệu chứng này xảy ra, bạn phải gặp bác sỹ.
Nếu bạn có tiền sử gia đình hoặc nếu bản thân bạn có bệnh di truyền thiếu men glucose-6-phosphat dehydrogenase (G6PD) (hồng cầu bất thường), có thể gặp hạ haemoglobin và vỡ hồng cầu (thiếu máu tan huyết). Hãy gặp bác sĩ trước khi dùng thuốc này.
Không khuyến cáo dùng Diamicron MR 60mg , viên nén dạng bào chế phóng thích duy trì, cho trẻ em do thiếu dữ liệu.
Tác Dụng Phụ:
Cũng như mọi thuốc khác, Diamicron MR 60mg có thể có tác dụng ngoại ý, mặc dù không phải người nào cũng gặp.
Hay gặp nhất là hạ đường huyết (các triệu chứng của hạ đường huyết, xem mục “Cảnh báo và Thận trọng”).
Nếu không được điều trị, các triệu chứng có thể tiến triển thành ngủ lơ mơ, mất ý thức hoặc có thể hôn mê. Nếu xảy ra một đợt hạ đường huyết nghiêm trọng hoặc kéo dài, ngay cả khi đường huyết đã được kiểm soát tạm thời bằng ăn đường, bạn phải đến cơ sở y tế.
Rối loạn về gan:
Có những báo cáo riêng lẻ vẻ bất thường chức năng gan, có thể gây ra vàng da, vàng mắt. Nếu bạn có triệu chứng này, hãy gặp ngay bác sĩ. Triệu chứng thường mất đi khi ngừng thuốc. Bác sĩ sẽ quyết định bạn có nên ngừng điều trị hay không.
Rối loạn về da:
Có những báo cáo về các phản ứng trên da như phát ban, mẩn đỏ, ngứa và phát ban, phù mạch (sưng phù một số mô như mí mắt, mặt, môi, miệng, lưỡi hoặc họng có thể gây khó thở). Các vết phát ban có thể tiến triển thành các đám phồng rộp lan tỏa hoặc bong da.
Rối loạn về máu:
Có gặp giảm số lượng tế bào máu (tiểu cầu, hồng cầu, bạch cầu) làm cho da tái, chảy máu kéo dài, nổi vết bầm tím, đau họng và sốt. Các triệu chứng này thường hết sau khi ngừng điều trị.
Rối loạn tiêu hóa:
Đau bụng, buồn nôn, nôn, khó tiêu, tiêu chảy hoặc táo bón.
Các triệu chứng này sẽ giảm đi khi uống Diamicron MR 60mg trong bữa ăn.
Rối loạn về mắt:
Thị lực của bạn có thể bị ảnh hưởng trong một thời gian ngắn, đặc biệt khi bắt đầu điều trị. Rối loạn này thường do thay đổi mức đường huyết. Cũng như đối với các sulphonylureas khác, những tác dụng ngoại ý sau đây đã được thông báo: thay đổi nghiêm trọng về số lượng tế bào máu và viêm dị ứng thành mạch máu, hạ natri máu, các triệu chứng suy giảm chức năng gan (như vàng da). Trong hầu hết các trường hợp nêu trên, các triệu chứng biến mất sau khi dừng thuốc sulfunylurea, nhưng trong một số trường hợp riêng lẻ, có thể dẫn đến suy giảm chức năng gan de dọa tính mạng.
Nếu bạn gặp bất kỳ tác dụng không mong muốn nào, xin báo cho bác sĩ hoặc dược sĩ. Những tác dụng ngoại ý này có thể chưa được đề cập đến trong tờ hướng dẫn sử dụng này.
Tương tác với các thuốc khác:
Hãy báo cho bác sĩ của bạn biết bạn đang dùng hoặc gần đây đã dùng thuốc nào khác.
Tác dụng hạ đường huyết của gliciazide có thể được tăng cường và các dấu hiệu của hạ đường huyết có thể xảy ra khi dùng một trong các thuốc sau:
Các thuốc khác dùng để điều trị tăng đường huyết (thuốc chống đái tháo đường loại uống khác, thuốc đồng vận thụ thể GLP-1 hoặc insulin)
Kháng sinh (như sulfonamide, clarithromycin)
Thuốc điều trị tăng huyết áp hoặc suy tim (thuốc chẹn beta, thuốc ức chế men chuyển dạng angiotensin như captopril, hoặc enalapril)
Thuốc điều trị nấm (miconazole, fluconazole)
Thuốc điều trị loét dạ dày hoặc tá tràng (thuốc đối kháng thụ thể H2)
Thuốc điều trị trầm cảm (thuốc ức chế monoamine oxidase)
Thuốc giảm đau hoặc thuốc chống thấp khớp (phenylbutazon, ibuprofen)
Thuốc chứa rượu
Tác dụng hạ đường huyết của gliclazide có thể bị giảm đi và tăng đường huyết có thể xảy ra khi dùng một trong các thuốc sau đây:
Thuốc điều trị rối loạn hệ thần kinh trung ương (chlorpromazine).
Thuốc giảm viêm (corticosteroid).
Thuốc điều trị hen hoặc dùng trong quá trình chuyển dạ (salbutamol tiêm tĩnh mạch, ritodrine và terbutaline).
Thuốc điều trị các rối loạn về vú, hành kinh ra huyết nhiều, lạc nội mạc tử cung (danazol).
Diamicron MR 60mg có thể làm tăng tác dụng của các thuốc chống đông máu (warfarin).
Hãy hỏi ý kiến bác sĩ trước khi bạn bắt đầu dùng bất kỳ một thuốc nào khác. Nếu bạn vào bệnh viện, hãy nói với nhân viên y tế bạn đang dùng Diamicron MR 60mg
Uống Diamicron MR 60mg với thức ăn và đồ uống và rượu có thể uống Diamicron MR 60mg với thức ăn và đồ uống không có cồn.
Không nên uống rượu vì rượu có thể làm thay đổi sự kiểm soát đường huyết mà không thể đoán trước được
Bảo Quản:
Để xa tầm tay và tầm nhìn của trẻ em.
Không dùng Diamicron MR 60mg quá hạn dùng ghi trên hộp và trên vỉ.
Điều kiện bảo quản: dưới 30°C.
Không được loại bỏ thuốc qua đường nước thải hoặc rác thải sinh hoạt. Hãy hỏi dược sỹ cách loại bỏ thuốc không còn dùng đến. Các biện pháp này sẽ giúp bảo vệ môi trường.
Vận Hành Máy Móc:
Khả năng tập trung và phản ứng của bạn có thể bị suy giảm nếu đường huyết của bạn quá thấp (hạ đường huyết), hoặc quá cao (tăng đường huyết), hoặc nếu bạn gặp các biến chứng về thị giác do các trạng thái bệnh lý kể trên. Hãy lưu ý rằng bạn có thể gây nguy hiểm cho bản thân hoặc cho người khác (khi lái xe hoặc sử dụng máy móc). Hãy hỏi ý kiến bác sỹ xem bạn có thể lái xe được không nếu bạn:
Có các đợt hạ đường huyết thường xuyên,
Không có hoặc có một vài dấu hiệu báo trước là bị hạ đường huyết. DIAMICRON MR 60mg chứa lactose. Nếu bác sĩ đã báo cho bạn biết là bạn không dung nạp với một số loại đường, hãy hỏi ý kiến bác sỹ trước khi bạn dùng thuốc này.
Phụ Nữ Có Thai Và Cho Con Bú:
Không dùng Diamicron MR 60mg trong thời kỳ mang thai.
Nếu bạn đang mang thai hoặc cho con bú, hoặc nếu bạn dự định mang thai hoặc cho là mình đang mang thai, hãy báo cho bác sĩ biết để có thể tìm một trị liệu thích hợp hơn cho bạn.
Không được dùng Diamicron MR 60mg trong thời kỳ cho con bú.
Quá Liều:
Nếu bạn uống quá nhiều viên Diamicron MR 60mg, hãy gặp ngay bác sỹ hoặc tới khoa Hồi sức – Cấp cứu của bệnh viện gần nhất. Các dấu hiệu của tình trạng quá liều là dấu hiệu của hạ đường huyết đã được mô tả ở mục cảnh báo và thận trọng.Có thể làm giảm các triệu chứng bằng cách ăn đường (4 đến 6 miếng) hoặc uống nước đường ngay lập tức, tiếp theo là dùng một bữa ăn phụ hoặc một bữa ăn chính. Nếu bệnh nhân bất tỉnh, ngay lập tức báo cho bác sỹ và gọi xe cấp cứu. Những biện pháp cấp cứu tạm thời như trên cũng cần tiến hành nếu bất cứ một ai khác (như trẻ em) đã vô tình uống nhầm phải thuốc này. Không được cho thức ăn hoặc nước uống cho bệnh nhân bất tỉnh. Phải đảm bảo là luôn có một người thường trực để có thể gọi cho bác sỹ trong trường hợp cấp cứu.
Dược Lực Học:
Thuốc thuộc nhóm Sulfonamide, dẫn xuất urea.( Mã ATC: A10BB09)
Gliclazide là một thuốc thuộc nhóm sulphonylurea dùng đường uống để hạ đường huyết, hoạt chất chống đái tháo đường này khác với các hợp chất có liên quan khác bởi một dị vòng chứa nitơ (N) với một liên kết nội vòng.
Gliclazide làm giảm mức đường huyết do kích thích tiết insulin từ các tế bào bê ta của các tiểu đảo Langerhans. Sự tăng tiết insulin và C peptid sau bữa ăn vẫn tồn tại sau 2 năm điều trị.
Cùng với các đặc tính chuyển hóa này, gliclazide có tác dụng trên máu – mạch máu.
Tác dụng trên sự giải phóng insulin:
Trên bệnh nhân đái tháo đường týp 2, gliclazide phục hồi đỉnh tiết insulin sớm trong đáp ứng với glucose và giúp tăng tiết insulin trong pha 2. Sự tăng đáng kể đáp ứng với insulin đã được quan sát thấy sau khi có kích thích gây ra bởi bữa ăn hoặc glucose.
Tính chất huyết mạch:
Gliclazide làm giảm vi huyết khối bằng hai cơ chế. Hai cơ chế này có thể có vai trò trong biến chứng của đái tháo đường:
Ức chế một phần sự kết tập và dính của tiểu cầu, cũng như làm giảm các dấu ấn của sự hoạt hóa tiểu cầu (bê ta thromboglobulin, thromboxane B2);
Tác dụng trên hoạt tính tiêu fibrin của nội mạc mạch máu, kèm tăng hoạt tính của t-PA
Dược Động Học:
Hấp thu
Nồng độ thuốc trong huyết tương tăng tuần tự trong 6 giờ đầu, và duy trì ở mức đỉnh từ giờ thứ 6 đến giờ thứ 12 sau khi uống.
Sự khác biệt giữa các cá thể không đáng kể.
Gliclazide hấp thụ hoàn toàn, thức ăn không có ảnh hưởng tới tốc độ hoặc mức độ hấp thu.
Phân bố
Gliclazide gắn khoảng 95% vào protein huyết tương. Thể tích phân bố khoảng 30 lít.
Liều duy nhất hàng ngày của Diamicron MR duy trì dược nồng độ gliclazide hữu hiệu trong huyết tương trong hơn 24 giờ.
Chuyển dạng sinh học
Gliclaizide chuyển hóa chủ yếu qua gan vào đào thải chủ yếu qua nước tiểu; dưới 1% dạng chưa chuyển hóa được tìm thấy trong nước tiểu. Không tìm thấy các chất chuyển hóa còn hoạt tính trong huyết tương.
Thải trừ
Thời gian bán thải của gliclazide dao động từ 12 đến 20 giờ.
Tuyến tính/ Không tuyến tính
Cho tới liều 120mg, thì sự liên quan giữa liều lượng với diện tích dưới đường biểu diễn nồng độ thời gian là tuyến tính (AUC).
Dân số đặc biệt
Với người cao tuổi, không có thay đổi rõ rệt trên lâm sàng về các thông số dược động học.
Đặc điểm
Diamicron MR 60mg là viên nén trắng hình chữ nhật, khắc chữ “DIA 60” trên hai mặt. Viên nén được đóng trong vỉ giập, đựng trong các hộp bìa cứng chứa 30 viên nén.
Bệnh viện Lê Văn Thịnh với đội ngũ Y Bác sĩ có trình độ chuyên môn cao, tận tâm và luôn lấy người bệnh là trung tâm cho mọi hoạt động, nếu người bệnh có vấn đề về sức khỏe, hay cần thêm thông tin hãy đến Bệnh viện Lê Văn Thịnh để được tư vấn, thăm khám và điều trị.
Dược sĩ
Lưu Văn Song
(Theo hướng dẫn sử dụng thuốc của Nhà sản Xuất)