Biệt dược : Duphalac
Hoạt chất : Lactulose
Loại thuốc : Thuốc khử độc amoniac, thuốc nhuận tràng thẩm thấu

Dạng thuốc và hàm lượng
- Dung dịch uống: 3,35 g/5 ml; 10 g/15 ml (15 ml, 30 ml, 237 ml, 473 ml, 946 ml, 1890 ml).
- Dung dịch uống hoặc dùng đường trực tràng: 3,35 g/5 ml; 10 g/15 ml (473 ml).
- Bột kết tinh pha dung dịch uống: 10 g/túi, 20 g/túi.
I/Dược lực học
Lactulose là một disaccharid tổng hợp tương tự lactose, chứa galactose và fructose. Ống tiêu hóa không có enzym thủy phân lactulose nên khi uống nó được chuyển nguyên dạng đến ruột non. Thuốc được chuyển hóa bởi các vi khuẩn đường ruột (Lactobacilli, Bacteroides, E. coli, Clostridia) thành acid lactic và một lượng nhỏ acid acetic và acid formic. Những acid này làm giảm pH của phân và chuyển amoniac (NH3 ) là dạng khuếch tán sang dạng ion amoni (NH4 + ) không khuếch tán được từ ruột vào máu. Hơn nữa, do môi trường ở ruột có tính acid hơn ở máu, nên amoniac có thể khuếch tán từ máu vào ruột, rồi lại chuyển thành ion amoni không hấp thu được. Kết quả là hàm lượng amoniac trong máu giảm. Tương tự, sự hấp thu các amin (cũng tham gia gây bệnh não do gan) có thể cũng giảm.
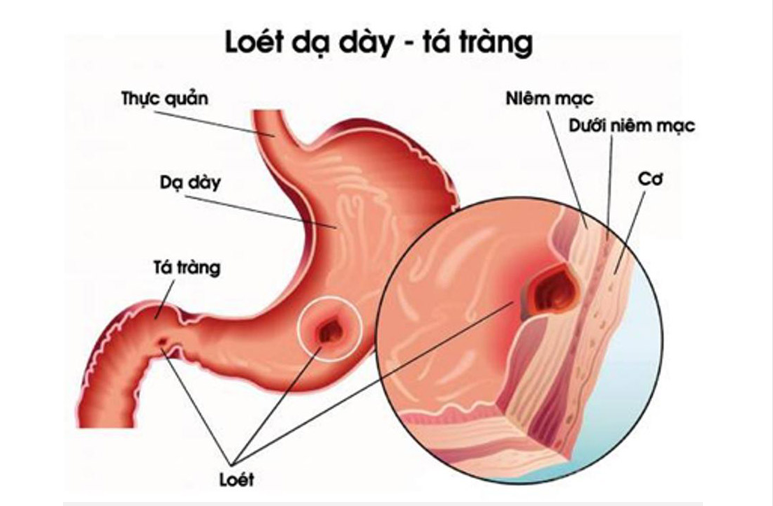
Nguyên nhân chính gây ngộ độc TKTW ở người bị hôn mê do gan là tăng amoniac trong máu. Do vậy, lactulose được dùng trong điều trị bệnh não do gan, nhưng cần dùng liều cao. Khoảng 75 – 85% người bệnh có đáp ứng lâm sàng tốt với điều trị lactulose. Lactulose không có tác dụng điều trị bệnh não không do nitrogen như các bệnh não do thuốc hoặc rối loạn chuyển hóa, điện giải. Lactulose không có tác dụng trong điều trị hôn mê có liên quan đến viêm gan nhiễm khuẩn hoặc các rối loạn cấp khác ở gan. Khi tăng amoniac huyết do rối loạn chuyển hóa bẩm sinh, dùng lactulose cũng không có tác dụng.
Lactulose có tác dụng thẩm thấu tại chỗ ở đại tràng, nên làm tăng lượng nước trong phân, làm mềm phân và kích thích nhu động ruột. Tác dụng này có thể thấy sau 48 giờ dùng thuốc. Tuy nhiên, tác dụng nhuận tràng của lactulose không tốt hơn những thuốc nhuận tràng rẻ tiền khác, như magnesi sulfat hoặc sorbitol (những thuốc này ít gây nôn hơn lactulose).
II/Dược động học
Lactulose hầu như không được hấp thu ở đường tiêu hóa. Dưới 3% liều uống được hấp thu ở ruột non và thải trừ qua nước tiểu trong vòng 24 giờ ở dạng không chuyển hóa. Lượng thuốc không được hấp thu đến ruột già, chủ yếu ở dạng chưa chuyển hóa. Thuốc được chuyển hóa bởi các vi khuẩn đường ruột, tạo thành acid lactic, một lượng nhỏ acid acetic và acid formic. Thuốc thải trừ chủ yếu qua phân
III/Chỉ định
- Dự phòng và điều trị bệnh não do gan (tăng amoni huyết).
- Táo bón mạn tính.
IV/Chống chỉ định
- Người bệnh có galactose huyết hoặc chế độ yêu cầu hạn chế galactose.
- Quá mẫn với bất cứ thành phần nào trong chế phẩm.
V/Liều lượng và cách dùng
Cách dùng
Lactulose thường được dùng đường uống. Để điều chỉnh vị ngọt của thuốc, có thể pha dung dịch thuốc với nước, sữa, nước hoa quả, thức ăn. Thuốc cũng được dùng qua ống thông dạ dày để giảm kích ứng gây nôn và có thể hít thuốc vào phổi. Thuốc cũng được dùng đường trực tràng cho người lớn khi bị bệnh não do gan trong thời kỳ tiền hôn mê hoặc hôn mê do gan. Dùng đường uống, pha loãng 10 – 20 g bột kết tinh với 120 ml nước. Khi dùng thuốc nếu thấy ỉa chảy là báo hiệu quá liều, khi đó cần giảm liều ngay.
Liều lượng
- Dự phòng và điều trị bệnh não do gan:
Người lớn: Bắt đầu: 20 – 30 g (30 – 45 ml dung dịch lactulose), 3 lần/ngày. Sau đó nếu cần, cứ 1 – 2 ngày lại điều chỉnh liều để có thể đại tiện phân mềm 2 – 3 lần trong ngày. Dấu hiệu lâm sàng của bệnh tiến triển trong 1 – 3 ngày. Thời gian điều trị phụ thuộc vào triệu chứng lâm sàng. Có thể điều chỉnh liều dựa theo pH của phân (xác định bằng giấy chỉ thị) lúc bắt đầu điều trị và điều chỉnh liều cho tới khi pH phân khoảng 5. pH này thường đạt được khi người bệnh đại tiện 2 – 3 lần phân mềm hàng ngày. Điều trị lâu dài liên tục bằng lactulose có thể làm giảm mức độ nặng và ngăn bệnh tái phát. Điều trị đợt cấp bệnh não do gan ở người lớn: Uống 20 – 30 g cách nhau 1 – 2 giờ để gây nhanh nhuận tràng. Khi đạt được tác dụng nhuận tràng, có thể giảm liều lactulose cho tới liều cần thiết để có 2 – 3 lần đi phân mềm hàng ngày
Tiền hôn mê hoặc hôn mê do gan: Dùng đường trực tràng: 200 g (300 ml) được pha loãng với 700 ml nước hoặc natri clorid 0,9% đưa vào trực tràng qua cathete có bóng, giữ trong 30 – 60 phút, thụt lưu có thể cho cách 4 – 6 giờ một lần cho đến khi có thể uống thuốc. Nếu chỉ giữ được dưới 30 phút, cần làm lại ngay. Một số người bệnh có thể hết hôn mê trong vòng 2 giờ sau lần thụt đầu tiên.
Trẻ em: Trẻ nhỏ: 2 – 6 g (3 – 9 ml)/ngày, chia làm nhiều lần. Trẻ lớn và thiếu niên: 30 – 60 g (45 – 90 ml)/ngày, chia làm vài lần, sau đó cứ 1 – 2 ngày lại điều chỉnh liều để có thể đại tiện phân mềm 2 – 3 lần/ngày. Nếu liều bắt đầu gây ỉa chảy, cần giảm liều ngay, nếu vẫn còn ỉa chảy, thì ngừng dùng thuốc.
- Táo bón mạn tính:
Người lớn: 10 – 20 g/ngày, chia 1 – 2 lần/ngày, có thể tăng đến 40 g/ngày nếu cần thiết. Điều chỉnh liều theo đáp ứng từng người bệnh.
Trẻ em: Liều khuyến cáo được dùng như sau (tính theo dung dịch có nồng độ 3,35 g lactulose/5 ml):
Trẻ 1 tháng – 1 tuổi: 2,5 ml, 2 lần/ngày, điều chỉnh liều đến khi có đáp ứng.
Trẻ 1 – 5 tuổi: 5 ml, 2 lần/ngày, điều chỉnh liều đến khi có đáp ứng.
Trẻ 5 – 10 tuổi: 10 ml, 2 lần/ngày, điều chỉnh liều đến khi có đáp ứng.
Trẻ 10 – 18 tuổi: 15 ml/lần, 2 lần/ngày, điều chỉnh liều đến khi có đáp ứng.
Dùng lactulose để giúp đại tiện bình thường cho bệnh nhân làm thủ thuật cắt trĩ, dùng 10 g lactulose, 2 lần/ngày cho ngày trước khi làm thủ thuật và 5 ngày sau làm thủ thuật.
Táo bón nặng do thụt rửa ruột bằng bari ở người già, liều lactulose là 3,3 – 6,7 g, 2 lần/ngày trong 1 – 4 tuần.
Quá liều và xử trí
Triệu chứng quá liều
Ỉa chảy, đau bụng, nhiễm kiềm do giảm clor huyết, mất nước, hạ huyết áp, giảm kali huyết
Xử trí
Không có thuốc giải độc đặc hiệu, chủ yếu là điều trị triệu chứng
V/Thận trọng khi dùng Lactulose
Trong điều trị bệnh não do gan, phải nhớ rằng bệnh gan nặng có thể gây biến chứng như mất căn bằng điện giải (như hạ kali huyết) đòi hỏi điều trị bổ sung. Thêm nữa, nếu ỉa chảy xảy ra có thể gây mất dịch và kali nghiêm trọng, làm nặng thêm bệnh não do gan. Vì vậy các nhà lâm sàng khuyên nên kiểm tra định kỳ kali huyết thanh trong khi dùng lactulose trong thời gian dài.
Nếu tình trạng ỉa chảy không thường xuyên xảy ra khi dùng lactulose, người bệnh nên đến gặp thầy thuốc. Người già, người yếu sức dùng lactulose trên 6 tháng cần kiểm tra chất điện giải (như kali, clorid, carbon dioxid) định kỳ trong khi dùng thuốc. Thận trọng với người đái tháo đường, vì lactulose chứa một lượng nhỏ lactose và galactose tự do.
Phải thận trọng khi dùng dung dịch lactulose cho người phải đốt điện trong khi soi trực – đại tràng vì thuốc có thể gây tích lũy khí hydrogen nồng độ cao và nổ khi gặp tia lửa điện (về lý thuyết). Trong thực tế, chưa xảy ra điều này, nhưng phải thụt kỹ, sạch bằng một dung dịch không lên men trước khi làm thủ thuật.
Ở trẻ sơ sinh, nếu dùng thuốc cần lưu ý tình trạng hạ natri và mất nước
Thai kỳ
Thời kỳ mang thai
Lactulose dùng cho người mang thai chưa được nghiên cứu. Nghiên cứu trên quá trình sinh sản ở chuột và thỏ khi uống liều cao tới gấp 6 lần liều uống ở người, không thấy biểu hiện gây độc cho bào thai. Không nên dùng thuốc trong thời kỳ mang thai, chỉ dùng thuốc khi rất cần thiết.
Thời kỳ cho con bú
Chưa rõ thuốc có phân bố vào sữa mẹ hay không. Tính an toàn và hiệu quả của thuốc đối với trẻ nhỏ chưa được xác định. Thận trọng khi dùng lactulose cho mẹ đang cho con bú.
VI/Tác dụng không mong muốn (ADR)
Thường gặp, ADR > 1/100
Tiêu hóa: Đầy hơi, ỉa chảy (quá liều).
Ít gặp, 1/1000 < ADR < 1/100
Đau bụng, buồn nôn, nôn, tăng natri huyết.
Hướng dẫn cách xử trí ADR
Nếu bị ỉa chảy, đó là dấu hiệu quá liều, cần giảm liều ngay; nếu vẫn còn ỉa chảy, ngừng dùng thuốc.
VII/Tương tác với các thuốc khác
Không dùng đồng thời với các thuốc nhuận tràng khác, vì gây đại tiện nhiều, làm khó xác định chính xác liều lactulose cho điều trị bệnh não do gan.
Các thuốc kháng acid không hấp thu có thể ảnh hưởng tới sự tạo acid đường ruột của lactulose.
Một số thuốc kháng khuẩn có thể ảnh hưởng đến hệ vi khuẩn đường ruột giúp chuyển hóa lactulose; tuy nhiên, neomycin có thể dùng đồng thời trong điều trị bệnh não do gan
Bệnh viện Lê Văn Thịnh với đội ngũ Y Bác sĩ có trình độ chuyên môn cao, tận tâm và luôn lấy Người bệnh làm trung tâm cho mọi hoạt động, nếu Người bệnh có vấn đề về sức khỏe, hay cần biết thêm thông tin hãy đến Bệnh viện Lê Văn Thịnh để được tư vấn, thăm khám và điều trị
Dược sĩ
Đinh Khắc Thành Đô
(Nguồn : Drugbank.vn, Tờ hướng dẫn sử dụng của nhà sản xuất)