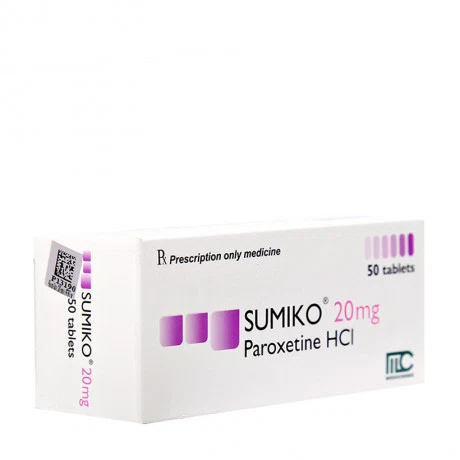
Sumiko chứa hoạt chất chính là paroxetine, được sử dụng trong điều trị trầm cảm và các dạng rối loạn lo âu. Để đảm bảo hiệu quả sử dụng và tránh được các tác dụng phụ không mong muốn, người bệnh cần dùng thuốc theo đơn hoặc nhờ sự tư vấn của bác sĩ, dược sĩ tư vấn.
1. Chỉ định:
– Bệnh trầm cảm nặng.
Các dạng rối loạn lo âu như bệnh lo âu xã hội ( còn gọi là chứng ánh ảm xã hội) hay các rối loạn lo âu phổ biện.
– Rối loạn ám ảnh cưỡng chế.
– Rối loạn hoảng loạn có kèm hoặc không kèm ám ảnh sợ khoảng trống.
– Rối loạn căng thẳng sau chấn thương.
2. Liều dùng:
Dùng thuốc theo chỉ định của bác sĩ chuyên khoa tâm thần.

Dùng thuốc theo chỉ định của bác sĩ chuyên khoa tâm thần.
Trầm cảm: Liều khuyến cáo 20mg/ngày, có thể tăng dần mỗi 10mg đến 50mg mỗi ngày theo chỉ định của bác sĩ.
Bệnh lo âu xã hội/chứng ám ảnh xã hội và các rối loạn lo âu phổ biến: Liều khuyến cáo 20mg/ ngày. Nếu triêu chứng bệnh vẫn còn có thể tăng dần mỗi 10mg đến tối đa 50mg/ ngày theo chỉ định của bác sĩ.
Rối loạn ám ảnh cưỡng chế: Liều khuyến cáo 40mg/ ngày. Liều khởi đầu 20mg có thể tăng dần mỗi 10mg cho đến liều khuyến cáo. Liều tối đa 60mg/ngày .
Rối loạn hoảng loạn: Liều khuyến cáo 40mg/ngày, nên khởi đầu với liều 10mg và có thể tăng dần mỗi 10mg cho đến liều khuyến cáo theo chỉ định của bác sĩ. Liều tối đa 60mg/ngày.
Rối loạn căng thẳng sau chấn thương: Liều khởi đầu khuyến cáo 20mg/ngày. Một số bệnh nhân có thể đạt được lợi ích điều trị sau khi tăng dần mỗi 10mg tùy theo đáp ứng lâm sàng. Liều tối đa hằng ngày 50mg.
Suy gan hoặc thận: Nồng độ paroxetin trong huyết tương tăng lên ở các bệnh nhân suy thận nặng ( độ thanh thải creatinine <30ml/phút) hoặc suy gan nặng. Những bệnh nhân này nên dùng liều thấp hơn liều khuyến cáo thông thường cho người lớn.
Người già: Liều nên được bắt đầu ở mức 20mg/ngày và tăng dần mỗi 10mg đến liều tối đa 40mg/ngày theo chỉ định của bác sĩ.
Trẻ em: Không khuyến cáo sử dụng paroxetin.
*Nếu quên dùng một liều, nên uống ngay khi nhớ ra trừ khi gần đến thời gian dùng liều tiếp theo. Không dùng gấp đôi liều ở lần kế tiếp để bù cho liều đã quên.
3. Những lưu ý khi sử dụng thuốc:
Thông báo cho bác sĩ nếu bệnh nhân đang dùng hoặc vừa mới ngưng dùng các thuốc sau:
– Thuốc tăng tiết serotonin.
– Pimozid.
– Enzym chuyển hóa thuốc như ( carbamazepine, rifampicin, phenobarbital, phenytonin).
– Fosamprenavir/ritonavir.
– Procyclidin.
– Thuốc bị chuyển hóa bởi enzyme CYP2D6 ( một số thuốc chống trầm cảm 3 vòng như clomipramine, nortriptylin và desipiramin); thuốc an thần nhóm phenothiazine như ( perphenazin và thoridazin); risperidon; atomoxetin; một số thuốc chống loạn nhịp typ 1C (như propafenon và flecanid) và metoprolol.
– Thuốc chống đông đường uống.
– Thuốc kháng viêm không steroid (NSAID), acid acetylsalicylic, và các thuốc chống kết tập tiểu cầu khác.
– Thuốc tác động lên pH dạ dày.
– Nên tránh dùng rượu trong thời gian dùng thuốc.
4. Dược lực học:
Cơ chế tác động: Paroxetin là thuốc ức chế thu hồi 5-hydroxytryptamin mạnh và có chọn lọc và tác dụng chống trầm cảm của thuốc được cho là có liên quan với tác dụng ức chế đặc hiệu 5-HT ở các tế bào não.
5. Dược động học:
- Hấp thu:
Paroxetin được dung nạp tốt sau khi dùng đường uống và chịu sự chuyển hóa lần đầu qua gan.
Nồng độ ổn định đạt được từ 7-14 ngày sau khi khởi đầu điều trị và dược động học không thay đổi trong suốt thời gian điều trị.
- Phân bố:
Paroxetin được phân bố ở các mô, gắn kết khoảng 95% với protein huyết tương ở các nồng độ điều trị. Không thấy có sự tương quan giữa nồng độ huyết tương của paroxetine và tác dụng lâm sàng.
- Chuyển hóa:
Các chất chuyển hóa chính của paroxetine có tính phân cực, được loại bỏ dễ dàng. Do đó, hầu như không góp phần vào tác dụng trị liệu của paroxetin.
Sư chuyển hóa không làm giảm tác động chọn lọc của paroxetine trên sự thu hồi 5-HT.
- Thải trừ:
Sự bài tiết qua nước tiểu của paroxetine ở dạng không đổi thường thấp hơn 2% liều, còn của các chất chuyển hóa là khoảng 64% liều. Khoảng 36% liều được bài tiết qua phân trong đó paroxetine dạng không đổi thấp hơn 1% liều. Vì vậy paroxetine bị thải trừ hầu như hoàn toàn bởi sự chuyển hóa.
6. Tác dụng phụ không mong muốn:
Rất thường gặp: Buồn nôn
Thường gặp: Tăng nồng độ cholesterol, giảm thèm ăn, ngủ gà, mất ngủ, ngáp phản xạ, táo bón tiêu chảy, khô miệng, chảy mồ hôi, rối loạn sinh dục, suy nhược, tăng cân.
Hiếm gặp: Giảm natri huyết, phản ứng kích thích quá mức, lo âu, nhịp tim chậm, phản ứng nhạy cảm với ánh sáng.
Ngưng sử dụng thuốc và báo ngay với bác sĩ nếu phản ứng phụ trở nên trầm trọng hoặc có bất kì phản ứng nào khác xảy ra ngoài các tác dụng phụ kể trên.
7. Chống chỉ định:
– Bệnh nhân quá mẫn với paroxetine hoặc với bất kỳ thành phần nào có trong thuốc.
– Bệnh nhân đang dùng các thuốc ức chế Monoamin Oxidase ( IMAO ).
– Dùng phối hợp với thioridazin hay pimozid.
– Phụ nữ có thai và cho con bú.
8. Thận trọng khi dùng paroxetine trong các trường hợp:
– Bệnh nhân bệnh tim mạch.
– Bệnh nhân mắc bệnh động kinh.
– Co giật.
– Hội chứng serotonin/ hội chứng ác tính do thuốc an thần.
– Người vận hành máy móc, tàu xe nếu khi dùng thuốc có các dấu hiệu như rối loạn thị giác, chóng mặt, buồn ngủ hay có các dấu hiệu lú lẫn không nên lái xe hay vận hành máy móc.
Bệnh viện Lê Văn Thịnh với đội ngũ Y Bác sĩ có trình độ chuyên môn cao, tận tâm và luôn lấy Người bệnh làm trung tâm cho mọi hoạt động, nếu Người bệnh có vấn đề sức khỏe, hay cần biết thêm thông tin hãy đến Bệnh viện Lê Văn Thịnh để được tư vấn, thăm khám và điều trị.
Dược sĩ
Lương Ngọc Khánh Ngân
(Tài liệu tham khảo: Theo tờ hướng dẫn từ nhà sản xuất)